|
ФАСТФУД: ЛЮБОВЬ ПО РАСЧЕТУ|ZDR.RU |
ГЛУТАМАТ НАТРИЯ
Долгое время считалось, что фастфуд содержит что-то такое, что вызывает привыкание и это глутамат натрия: натуральная пищевая добавка, которую получают из морских водорослей или солода путем ферментации.
Пища, сдобренная глутаматом, действительно приобретает характерный «мясной» вкус, или вкус умами, который нам очень нравится. Это происходит потому что у нас нет универсального рецептора для определения белков в пище, наши рецепторы распознают только вкус его структурных элементов - аминокислот. А самая распространенная аминокислота – глутаминовая ,именно она является главным «маркером», белка.
Однако говорить о том, что глутамат вызывает наркотическую зависимость или вреден для здоровья, преждевременно. В 1960-80-е годы было проведено множество исследований. В ряде из них якобы удалось доказать опасность этой добавки, но потом выяснилось, что ее дозы, вводимые лабораторным животным, были запредельно высокими. Если провести аналогию с человеком – примерно в 600 раз больше ежедневной нормы. Другие двойные слепые плацебо-контролируемые исследования неоднократно опровергали вред глумата. Его связь с аллергией тоже доказать не удалось.
Дурную репутацию глутамат получил главным образом потому, что возбуждает аппетит, заставляя съедать больше необходимого, и маскирует и усиливает вкус неаппетитных компонентов – эмульсии из свиной шкурки, костной муки, некондиционного жира...
ОЛЕОГУСТУС
Профессор Ричард Мэттс из Университета Индианы долгие годы экспериментировал с животными и людьми и выяснил, что набор вкусов не ограничивается сладким, горьким, кислым, соленым и вкусом умами. Оказывается, мы способны чувствовать еще кое-что – как раз то, чего много в фастфуде. Вкус жирного, который ученый назвал олеогустус.
Участники эксперимента подсознательно реагировали даже на малое количество жира, даже когда на языке не было скользкого ощущения, присущего текстуре жира. «В высоких концентрациях это вещество вызывает неприятные чувства, – говорит Мэттс.– А в небольших, как мы выяснили, наоборот, усиливает привлекательность любых продуктов».
И самое главное – жир вызывает привыкание, почти как наркотик. Особенно в сочетании со сладким, какое бывает, например, в мороженом или в паре бургер + газировка. Профессор Никола Авена из Нью-Йорка фиксировала у крыс, которых кормили жирной и сладкой пищей, стойкое возбуждение в тех же отделах мозга, что и у наркоманов. И животные были весьма агрессивны, когда их переводили с жирного-сладкого на обычный корм.
Шаурма донер-кебаб – лидер по содержанию жира. В одной порции – до 140 г!
СОЛЬ
За привлекательность еды отвечает, конечно, и соль, которую также щедро сыплют в фастфуд. Это тоже мощный усилитель вкуса, вызывающий своего рода зависимость. Одна из самых интересных работ, посвященных влиянию соли на мозг, была опубликована в 2008 году исследователями из Университета Айовы. Авторы пришли к выводу, что это одно из веществ, становящихся опасным при превышении определенной дозы. Крысы, лишенные соли, быстро становятся грустными и раздраженными, но как только их снова начинают баловать солененьким, демонстрируют бодрость и отличное настроение. Когда же ученые сканировали мозг грызунов, которые страдали от недостатка соли, и грызунов из контрольной группы, испытывающих настоящую наркотическую ломку, результаты оказались практически идентичными! По словам исследователей, «соль, как и секс, физические упражнения, жиры, углеводы и шоколад, имеет свойство вызывать зависимость. Это наркотик и антидепрессант одновременно».
Для производителей продуктов соль – универсальный помощник, способный устранить практически любую проблему. Кукурузные хлопья без нее приобретают металлический привкус, крекеры кажутся горькими и непропеченными, ветчина на вкус напоминает резину. А еще она отлично борется с прогорклым вкусом! Он возникает в результате окисления жиров в мясе при приготовлении полуфабриката. По вкусу мясо «повторного использования» напоминает картон. Между тем, мясо, которое можно спокойно подогревать или охлаждать,– основа производства полуфабрикатов. Поэтому пищевики не стесняются добавлять в них соль, она маскирует этот самый вкус картона.
А еще соль вызывает жажду, которую в ресторанах фастфуда принято запивать сладкой газировкой: обычная вода в таких заведениях стоит гораздо дороже. Чем больше ты ешь эту пищу, тем сильнее хочется пить. А чем больше пьешь сладких напитков, тем сильнее выброс гормона инсулина, который вскоре вызывает чувство голода. Это значит – опять есть, и далее по кругу.
ХОЛОДНЫЕ НАПИТКИ
В том, что мы едим много фастфуда, виновата и... температура напитков, которыми мы его запиваем. Как правило, они холодные. Горячие (чай, кофе – обратите внимание при случае) стоят дороже. Либо они не включаются в комплексные наборы, либо их просто не рекламируют.
Эффект «холодной еды» открыли наши, отечественные рентгенологи. Им нужно было добиться удержания «бариевой каши» в желудке пациентов на время, необходимое для ретгенологического исследования. Рентгенологи заметили, что когда они давали «кашу» без предварительного подогрева (сразу из холодильника), то она покидала желудок быстрее, чем они успевали настроить свою аппаратуру. На эту тему Виталий Линденбратен в 1969 году защитил докторскую диссертацию. В ней было установлено, что охлажденная пища, независимо от ее состава, покидает желудок уже через 15-20 минут вместо положенных 3-4 часов.
Не можем утверждать, что производители фастфуда знакомы с этой диссертацией, но об эффекте холодных напитков им наверняка известно. Когда вдогонку за бигмаком, шаурмой и картошкой фри устремляется ледяная газировка, пища не успевает перевариться, не появляется чувство насыщения и хочется съесть больше. Чтобы создать условия для спокойного усвоения пищи и избежать переедания, достаточно запить обед горячим напитком.
ВМЕСТО ЗАКЛЮЧЕНИЯ
Сила фастфуда – в соблазне, удобстве «формата» и во времени, которое он экономит. Но делать «быструю еду» основой рациона все же не стоит: ученые не раз доказывали ее связь с ожирением, развитием диабета, заболеваниями сердца и желудочно-кишечного тракта. Если сразу уменьшить ее количество не получается, постарайтесь хотя бы выбирать менее сладкие, менее соленые, менее жирные аналоги. И не запивайте фастфуд ледяными напитками!
НЕ ЕШЬ ФАСТФУД – УМНЕЕ БУДЕШЬ
Доктор Алексис Странахан, профессор университета Джорджии, завершила масштабное исследование, результаты которого шокируют. Одну группу мышей она кормила нормально – 10% калорий поступало из жира. А другую примерно так, как питаются любители фастфуда –с 60% жирных калорий. Общая калорийность рациона была одинаковой, но уже на 12-й неделе ученые обнаружили у второй группы, кроме набора веса, изменения в мозге.
«В норме центральную нервную систему охраняют клетки микроглии, которые постоянно перемещаются в поисках опасности,– объясняет Страхан, – при ожирении микроглии замирают на месте и начинают пожирать собственные синопсы – соединения между нервными клетками. По нашим опытам видно, как сильно стали отставать в сообразительности и коммуникабельности те мыши, которые ели много жира.
Хорошая новость состоит в том, что после возращения на нормальную диету симптомы прошли через два месяца. Способность организма к самовосстановлению все-таки велика».
Автор:
Евгения Данилова
Опубликовано: 22 декабря 2016 г.

Журнал "Здоровье" №11 2016
Журнальный заголовок: " ФАСТФУД: ЛЮБОВЬ ПО РАСЧЕТУ"
Read Full Article |
|
Сцинтиграфия – эффективный метод диагностики в сложных ситуациях |
Внедрение в практическую медицину новых методов диагностики позволяет выявить патологические изменения в органах и тканях на ранних этапах заболевания. Метод одновременной визуализации анатомического строения и функций щитовидной железы, проводимый с помощью радиоизотопного фармацевтического препарата и устройства, позволяющего регистрировать испускаемые гамма-лучи, получил название сцинтиграфии.
Что такое сцинтиграфия?
Суть диагностической методики специалисты объясняют тем, что в организм попадает специальное вещество, каждая молекула которого условно состоит из двух компонентов.
- Первый из них является специфическим соединением, которое активно усваивается конкретным органом или тканью организма (сегодня в медицинской практике активно используют более 20 радиофармацевтических препаратов).
- Второй компонент — радиоактивный изотоп, внедрённый в вещество-переносчик.
В процессе регистрации радиоактивного излучения используются как сцинтилляционная гамма-камера, так и линейный сканер частиц. Для получения результата исследования могут применяться оба счётчика радиации. В процессе работы компьютер фиксирует и анализирует полученные данные и создаёт изображение тканей в исследуемой области. Кроме того, специальные программы регистрируют функцию органов, отображая на мониторе и бумаге кривые, которые характеризуют процессы жизнедеятельности в целом или отдельной системе организма.
Виды
В настоящий момент для уточнения диагноза применяют следующие виды сцинтиграфии:
- статическая — проводится через 30–60 минут после введения радиофармпрепарата, демонстрирует накопление изотопа в тканях при проведении серии снимков;
- динамическая — выполняется в течение 60–120–180 минут после начала исследования, позволяет изучить распределение изотопа в исследуемом органе (системе органов);
- томографическая — делается при помощи однофотонного эмиссионного компьютерного томографа (ОФЭКТ), что позволяет смоделировать трёхмерное изображение исследуемой зоны;
- планарная — позволяет получить снимки исследуемой области в двух взаимно перпендикулярных проекциях.
Некоторые пациенты неверно называют подобную диагностическую процедуру сцинтированием щитовидной железы. Такой термин существует, но дословно сцинтирование обозначает введение в организм специального препарата, испускающего радиоактивные лучи, а не регистрацию его распределения в организме.
Результат может быть выдан на дисках и в виде врачебного заключения, в котором описываются изменения, выявленные в исследуемых тканях и органах.
 Гамма-камера — прибор для проведения сцинтиграфии, регистрирующий излучение радиоактивных веществ
Преимущества и недостатки метода
Рекомендуя пациенту проведение радионуклидной диагностики, доктор должен рассказать больному о том, в чём преимущества и недостатки подобного метода, а также предупредить о необходимости соблюдения определённых правил.
К преимуществам сцинтиграфии относят:
- Минимальный вред для организма пациента. Количество вводимого изотопа подбирается таким образом, чтобы получить максимально чёткое изображение исследуемой ткани. В этом случае риск развития побочных эффектов при сцинтиграфии щитовидной железы крайне низок.
- Возможность одновременного исследования особенностей строения органа и его функции.
- Определение степени поражения (необходимо для ранней диагностики метастазов злокачественных опухолей).
- При необходимости исследование можно повторять неограниченное число раз для оценки динамики заболевания.
- Отсутствие неприятных ощущений.
- Исследование можно проводить пациентам любого возраста, но у детей до 6–7 лет выполнение диагностики затруднено (ребёнок не может долго оставаться неподвижным, тогда как любое, даже самое незначительное, движение искажает результат).
Из недостатков радиоизотопной диагностики можно выделить:
- продолжительность исследования — для качественного проведения диагностики может понадобиться до 8 часов;
- качество изображения — сцинтиграмма выглядит несколько размытой;
- возможность проведения процедуры только в некоторых клиниках (чаще всего оборудованием для сцинтиграфии оснащают крупные онкологические центры или исследовательские институты);
- необходимость подготовки пациента — для получения достоверного результата врач может рекомендовать отказаться от некоторых лекарств, средств для дезинфекции.
Продолжительность исследования (время пребывания под детекторами гамма-лучей) и количество снимков (томографических срезов) не влияют на полученную дозу облучения, она напрямую зависит от количества введённого радиофармацевтического препарата.
Предупредить накопление радиоиндикатора в организме позволяет введение изотопов с коротким периодом полураспада. Сцинтиграфия щитовидной железы проводится с использованием:
- пертехнетата (содержит изотоп технеция);
- йода.
Показания и противопоказания
Процедура назначается для:
- уточнения характера узловых образований (доброкачественные опухоли, рак);
- выявления причин снижения или увеличения функциональной активности органа;
- контроля над результатами проводимого лечения.
Однако следует знать, что:
- Радиоизотопная диагностика не может назначаться женщинам во время беременности из-за вероятного попадания радиоактивного изотопа через плаценту к плоду, что способно спровоцировать пороки внутриутробного развития.
- Проведение исследования у кормящих матерей возможно только по обоснованным показаниям, при этом в течение 72 часов после завершения сцинтиграфии ребёнок должен получать смеси для искусственного вскармливания или молоко, сцеженное женщиной до процедуры.
- У людей, склонных к аллергическим реакциям, нельзя использовать препараты, к которым выявлена повышенная чувствительность.
- Общее тяжёлое состояние больного является относительным противопоказанием к исследованию из-за большой продолжительности процесса диагностики.
После завершения сцинтиграфии рекомендуется максимально ограничить контакты с беременными и детьми в течение последующих 2–3 дней.
Сцинтиграфия щитовидной железы: подготовка к обследованию
- При планировании сцинтиграфии пациент должен рассказать своему лечащему доктору обо всех лекарственных препаратах, которые ему назначены и принимаются постоянно.
- Необходимости ограничивать пациента в приёме воды и пищи нет.
- За 14 дней до исследования отменяют любые медикаменты, оказывающие влияние на выработку гормонов щитовидной железы.
Необходимо отказаться от использования спиртового раствора йода, любых лекарств, в которые этот микроэлемент входит (в том числе назначенных гинекологом). Несоблюдение этого правила существенно изменит обменные процессы в органе и результат исследования будет недостоверным.
- Особых требований к одежде и обуви нет, но стоит заблаговременно подобрать удобные вещи, так как процедура может занимать значительное время (до 8–10 часов), которые придётся провести в помещении диагностического центра.
- После завершения процедуры рекомендуется пить большое количество воды, так как это ускоряет выведение радиоактивного вещества из организма.
- Необходимо предупредить врача о рентгене или компьютерной томографии исследуемой области в случае, если такая диагностика проводилась менее чем за 4 дня до сцинтиграфии.
Как проводят процедуру
Сцинтиграфия щитовидной железы проводится в специально оборудованных отделениях. В клинику необходимо прибыть заблаговременно для оформления необходимой медицинской документации. Перед началом процедуры в организм через катетер, установленный в локтевой вене, и шприц вводят радиофармацевтический препарат.
Вещества достигают органов-мишеней через разные промежутки времени, чаще всего первые снимки делают через 5–10 минут после введения изотопов (оценивают кровоток и ориентировочные размеры патологического очага). Во время проведения сцинтиграфии пациенту нужно неподвижно лежать на рабочем столе гамма-камеры, дыхание должно быть спокойным, не очень глубоким.
Для увеличения объёма крови в сосудистом русле и лучшего распределения диагностического вещества пациенту могут рекомендовать выпить небольшими порциями несколько стаканов чистой негазированной воды.
Последующие серии снимков позволяют детально изучить, как распределяется препарат в тканях, есть ли зоны интенсивного накопления или, наоборот, участки, в которых маркер накапливается очень слабо. Их проводят через 3–4, а в некоторых случаях через 6 часов после введения изотопа. Иногда доктор может рекомендовать выполнить повторные сканирования организма через 24 часа от момента начала исследования, оценивая при этом, как введённое вещество «вымывается» из патологического очага.
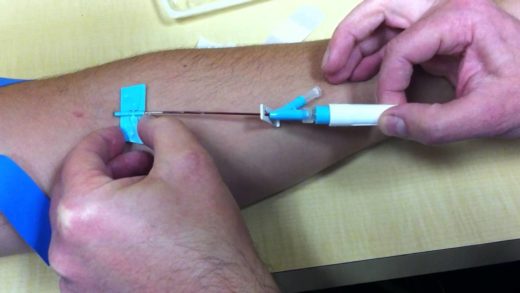 Введение радиофармацевтического препарата в локтевую вену осуществляется через катетер, к которому в дальнейшем подсоединяют шприц
Сцинтиграфия — видео
Возможные побочные эффекты и вред
После завершения исследования пациента отпускают домой, выдав ему на руки описание сцинтиграмм и сделанные в процессе исследования снимки. Специалисты по радиационной гигиене рекомендуют принять душ сразу же после возвращения домой, вымыть волосы, сменить и выстирать вещи, в которых пациент был во время исследования.
Все вспомогательные материалы (бинты, пластыри, тампоны) необходимо выбросить в клинике в специальные контейнеры для материалов, соприкасавшихся с изотопами.
Вероятность облучения окружающих людей после проведения сцинтиграфии ничтожно мала. Для предупреждения повторного попадания радиации в организм необходимо тщательное соблюдение правил личной гигиены (мытьё рук после каждого посещения туалета).
Поскольку сегодня для проведения процедуры используются изотопы с малым периодом полураспада, процедура не наносит здоровью человека никакого вреда при условии отсутствия противопоказаний. Тем не менее в единичных случаях возможно:
- развитие аллергической реакции;
- временное изменение артериального давления;
- тошнота или рвота;
- частые позывы к мочеиспусканию, что быстро проходит.
Расшифровка результатов
Основной причиной проведения сцинтиграфии является определение природы образовавшихся в щитовидной железе узлов. В зависимости от их окраски на полученных снимках диагностируют наличие:
- Холодных узлов, не накапливающих изотоп. Они свойственны коллоидному зобу или опухолевым заболеваниям.
- Горячих, активно накапливающих радиоактивные вещества. Подобная картина типична для заболеваний, сопровождающихся нарушением функционирования железы, что может быть признаком многоузлового токсического зоба и токсической аденомы.
Если же изотоп постепенно или поступательно накапливается в щитовидке, это указывает на развитие диффузного токсического зоба. Слабое поглощение вещества тканями железы может свидетельствовать о гипотиреозе.
 На полученном в ходе исследования изображении видны холодные и горячие узлы Отзывы пациентов и врачей
Эту процедуру я прошла в нашем Свердловском областном онкологическом диспансере по направлению от хирурга-эндокринолога.
Я не буду держать интригу и скажу сразу: оценивать сцинтиграфию «понравилось» или «не понравилось» не совсем верно. Она назначается специалистом по жизненным показаниям. Никто не будет назначать это дорогостоящее обследование из прихоти. И для такой серьёзной цели она, поверьте, сущий пустяк.
Ничего страшного в ней нет. Дозы и время отработаны, они настолько минимальны, что допускается повторное исследование. Все меры предосторожности — это перестраховка. Ставлю высокую оценку и звезду рекомендации потому, что это очень эффективный вид медицинского обследования.
Сцинтиграфия незаменима в ситуациях, когда врач сомневается в точном диагнозе или есть необходимость определить характер болезни и степень её распространения в организме. Основные преимущества исследования: достоверность полученной информации, относительно невысокая стоимость процедуры при практически полном отсутствии побочных эффектов.
Read Full Article |
|
Мастодинон от мастопатии: эффективность и инструкция по применению |
Мастодинон является гомеопатическим препаратом на растительной основе, который мягко воздействует на женский организм. Часто назначается в качестве симптоматического средства в комплексной терапии мастопатии, для уменьшения симптоматики болезни и нормализации уровня гормонов. Отзывы о препарате разноплановые: одни женщины отмечают улучшение состояния после его приёма, другие особого эффекта не наблюдают.
Действие препарата в отношении мастопатии
Мастопатия — заболевание, которое характеризуется патологическим разрастанием соединительной и железистой тканей молочной железы. При этом в груди формируются доброкачественные уплотнения и кисты различных размеров. Патология развивается у женщин на фоне гормонального дисбаланса, поэтому главной целью лечения является нормализация уровня гормонов.
 Фиброзные уплотнения при мастопатии появляются на фоне гормональных нарушений Терапевтический эффект препарата Мастодинон заключается в увеличении выработки дофамина, что, в свою очередь, ведёт к снижению уровня другого гормона — пролактина, избыточная секреция которого вызывает нарушения цикла и разрастание соединительной ткани молочных желёз. Благодаря такому воздействию лекарства замедляется или полностью останавливается развитие болезни, устраняются болевые ощущения.
Препарат на растительной основе хорошо переносится и не оказывает негативного воздействия на организм. Эффективность лекарственных трав в его составе доказана клиническим опытом.
 Препарат Мастодинон выпускается в таблетированой форме и в виде капель
Формы выпуска и состав препарата
Активным растительным компонентом Мастодинона является прутняк обыкновенный. Его лечебные свойства основаны на снижении выработки пролактина и сохранении баланса между эстрогеном и прогестероном. Устраняя гормональные нарушения, включая недостаточность жёлтого тела, растение благотворно влияет на женский организм и способствует излечению мастопатии.
Прутняк не единственный активный компонент в составе Мастодинона. Комплексный эффект обеспечивают следующие ингредиенты препарата:
- грудошник горький — устраняет нарушения нервной системы, которые часто приводят к гормональному сбою;
- стеблелист василистниковидный — регулирует менструальный цикл;
- касатик разноцветный — повышает иммунитет, обладает лёгким мочегонным свойством;
- лилия тигровая — уменьшает проявления мастопатии, выраженные болевым синдромом;
- фиалка альпийская — оказывает благотворный эффект на женский организм, нормализует работу половых органов.
Растительные компоненты Мастодинона — фотогалерея
-

-
Прутняк обыкновенный снижает уровень пролактина
-

-
Целебная сила стеблелиста устраняет гормональные нарушения
-

-
Лекарственное растение касатик разноцветный повышает иммунитет
-

-
Лилия тигровая борется с болевым синдромом
-

-
Лечебные свойства фиалки альпийской положительно влияют на женский организм
Вспомогательные компоненты различны и зависят от формы выпуска лекарства. Мастодинон производится в виде капель и таблеток. В первом случае дополнительным ингредиентом служит этанол, во втором — картофельный крахмал, моногидрат лактозы и магния стеарат.
Препарат создан в двух формах выпуска исключительно для удобства применения. При патологиях печени или алкоголизме рекомендован приём средства в таблетках. При непереносимости лактозы лучше остановить свой выбор на каплях.
Противопоказания и побочные эффекты
Приём Мастодинона противопоказан:
- в периоды вынашивания ребёнка и кормления грудью;
- при повышенной чувствительности к компонентам лекарства;
- в случае непереносимости лактозы (относится к приёму препарата в виде таблеток);
- при злокачественных опухолевых процессах в молочных железах;
- в случае алкоголизма (относится к приёму препарата в виде капель).
Мастодинон прописывают девушкам с момента полового созревания, до 12 лет приём лекарства противопоказан.
Во время приёма препарата редко возникают побочные эффекты. В некоторых случаях отмечаются:
- боли в желудке;
- тошнота с приступами рвоты;
- проявления острой аллергии;
- кожный зуд с развитием экземы;
- распространение угревой сыпи;
- головные боли;
- увеличение веса;
- спутанность сознания и галлюцинации.
При возникновении таких признаков необходимо прекратить приём средства и сообщить лечащему врачу о побочных явлениях.
Как принимать Мастодинон при лечении мастопатии
Чтобы использование препарата было действительно эффективным, следует принимать его с учётом следующих рекомендаций:
- лекарство в виде таблеток и капель необходимо принимать внутрь за полчаса до еды или через час после приёма пищи, запивая небольшим количеством воды;
- лечебная доза рассчитывается врачом в зависимости от индивидуального течения мастопатии;
- таблетки Мастодинон следует проглатывать не разжёвывая, а капли можно добавлять в чай, сок или разбавлять водой;
- курс лечения может варьироваться от трёх месяцев до полугода, при этом во время менструации приём препарата не прекращается;
- при наступлении беременности курс лечения необходимо прервать;
- ослабить действие Мастодинона могут антагонисты дофамина, поэтому их одновременный приём не рекомендован;
- алкоголь и курение также ослабляют терапевтический эффект лекарства.
Аналоги Мастодинона
Структурных аналогов препарат Мастодинон не имеет. При необходимости врач может назначить и другие негормональные средства для лечения мастопатии. Причинами замены, как правило, являются аллергическая реакция на компоненты и слабый терапевтический эффект.
Препараты, которыми можно заменить Мастодинон при лечении мастопатии — таблица
Аналоговые средства для лечения мастопатии — фото
-

-
Таблетки Мастофит применяются для профилактики патологических разрастаний молочных желез
-

-
Мамоклам — лечебное средство от мастопатии
-

-
Лакзенова — гомеопатическая жидкость. Применяется в лечении фиброзно-кистозной мастопатии
-

-
Масто-гран — гранулы гомеопатические для женского здоровья
-

-
Капсулы назначаются при лечении эндометриоза и мастопатии
Мнение врачей о препарате
Маммологи и гинекологи сходятся во мнении, что лекарственные травы в составе препарата Мастодинон благотворно влияют на женский организм. Однако гомеопатия, на их взгляд, не всегда оказывается эффективной в борьбе с серьёзными заболеваниями.
Поскольку при мастопатии разрастание соединительной ткани молочных желёз уже произошло, изменить ситуацию с помощью растительных средств не всегда удаётся. Принимать Мастодинон необходимо в комплексе с гормональными средствами. Лишь тогда консервативная терапия будет успешной.
Отзывы женщин
Лечим мастопатию с помощью Мастодинона — видео
Несмотря на безопасность растительного препарата Мастодинон, не следует забывать о его противопоказаниях. Применять средство нужно после консультации лечащего врача и лишь в дозах, рекомендованных исключительно для каждого конкретного случая.
Read Full Article |
|
Амбробене — эффективный препарат для лечения кашля |
Современный фармацевтический рынок предлагает огромное количество медикаментов для лечения кашля, и Амбробене, выпускаемый в нескольких лекарственных формах, зарекомендовал себя как эффективное средство. Таблетки, сироп, раствор для приёма внутрь и ингаляций, ампулы с раствором для инъекций дают возможность доктору подобрать препарат, подходящий ребёнку любого возраста. Что же говорит инструкция по применению? Действительно ли безопасно использовать медикамент для лечения детей?
Амбробене — препарат выбора для лечения влажного кашля
Амбробене, представленный на фармацевтическом рынке в виде нескольких лекарственных форм, зарекомендовал себя как эффективный препарат для борьбы с кашлем. Особенностью средства, выведенного на рынок немецкими фармацевтами, является возможность его использования у пациентов любого возраста.
 Сироп — наиболее часто используемая в педиатрии лекарственная форма
До начала лечения обязательна консультация педиатра, ведь только специалист может после осмотра правильно выбрать, в каком виде препарат будет эффективным в каждом конкретном случае, исключить возможные противопоказания и рассчитать дозу в зависимости от возраста и массы тела больного.
Механизм действия препарата
Основным действующим веществом медикамента является амброксола гидрохлорид. Это вещество оказывает муколитическое действие, так как оно:
- увеличивает выработку слизи эпителием, который выстилает нижние дыхательные пути;
- разжижает густой и вязкий воспалительный секрет;
- стимулирует двигательную активность реснитчатого эпителия бронхов, что ускоряет выведение мокроты;
- активизирует в бронхах и альвеолах продукцию особого вещества (сурфактанта), способствующего скорейшей ликвидации воспалительного очага, ограничивающего дальнейшее распространение инфекции и положительно влияющего на газообмен в лёгких.
Клинические исследования и многолетний опыт приёма Амбробене доказали, что препарат способствует накоплению антибактериальных препаратов в мокроте и существенно увеличивает их эффективность.
На концентрацию амброксола в крови пациента практически не влияют способы его введения и лекарственная форма. Амбробене детям назначают внутрь в виде сиропа или раствора. Для усиления эффекта от проводимого лечения препарат рекомендуют использовать в виде ингаляции. Из сосудистого русла он хорошо проникает в лёгочную ткань, а затем в просвет бронхиального дерева и в головной мозг. Большая часть активных продуктов распада этого лекарства выводится с мочой, поэтому при тяжёлых заболеваниях почек необходима коррекция принимаемой дозы.
 Амбробене выпускается во многих лекарственных формах, за исключением капель При необходимости проведения ингаляций с Амбробене, их выполняют при помощи небулайзера любого типа (компрессорного, ультразвукового, электронно-сетчатого). Паровые ингаляторы не подходят.
В отличие от фармацевтических компаний, выпускающих препараты сходного действия, корпорация Ratiopharm отказалась от производства капель с амброксолом в линейке Амбробене. Если врач сочтёт нужным назначить лекарство именно в такой форме, то он будет рекомендовать аналоги.
В каких формах выпускается Амбробене — таблица
Показания к применению
Препарат Амбробене доказал свою эффективность при заболеваниях дыхательной системы, которые сопровождаются нарушением отхождения мокроты (при продуктивном кашле).
Заболевания, при которых можно использовать сироп и ингаляции для лечения ребёнка:
- Острые воспалительные процессы в среднем и нижнем сегментах дыхательной системы: бронхиты, пневмонии. Рекомендуют использовать препарат в составе комплексной терапии вместе с противомикробными средствами.
- Обострение хронических воспалительных процессов в бронхах и лёгких. При обструктивных заболеваниях доктор может рекомендовать добавить вещества, расслабляющие гладкую мускулатуру бронхов и устраняющие бронхоспазм.
- Воспалительные заболевания слизистой оболочки верхних дыхательных путей (фарингиты, синуситы), сопровождающиеся выделением большого количества патологического секрета. Препарат стимулирует продукцию слизи, оказывает на неё разжижающее действие, обладает противовоспалительным эффектом.
- Незрелость лёгких у недоношенных новорождённых в неонатальном периоде (в первые недели после появления ребёнка на свет) — средство стимулирует образование в лёгочной ткани особого вещества сурфактанта, предупреждающего склеивание стенок альвеол и развитие нарушений газообмена.
- Наследственные заболевания лёгких, характеризующиеся образованием густого бронхиального секрета (муковисцидоз).
- Подготовка к хирургическим вмешательствам на органах дыхательной системы и послеоперационный период после подобных операций для предупреждения осложнений.
 Приём Амбробене показан только при влажном кашле
Противопоказания и возможные побочные эффекты
Если пациент соблюдает рекомендации врача по дозировке лекарственного средства и кратности приёма, то риск возникновения побочных реакций сводится к минимуму. Тем не менее до начала лечения доктор должен выяснить наличие противопоказаний к его использованию.
Абсолютные противопоказания (приём препарата представляет реальную опасность для здоровья пациента):
- Повышенная чувствительность к любому из компонентов лекарства. Даже минимальная аллергия на фоне воспалительного процесса в дыхательной системе может стать причиной фатальных осложнений.
- Болезни нервной системы с повышенной судорожной готовностью (эпилепсия).
- Острая патология пищеварительного тракта, сопровождающаяся кровотечением (язвенная болезнь желудка и двенадцатипёрстной кишки, язвенный колит).
Относительные противопоказания (приём препарата возможен в том случае, когда польза от проводимого лечения превышает потенциальный вред):
- Заболевания пищеварительного тракта. Средство может провоцировать развитие обострения болезни вплоть до возникновения кровотечения.
- Выраженные нарушения выделительной функции почек. При почечной недостаточности увеличивается концентрация препарата в крови, что может стать причиной передозировки. Для предупреждения этого увеличивают интервал между приёмами или уменьшают дозу Амбробене для детей.
Назначение Амбробене при сухом кашле нецелесообразно. Из-за стимулирующего действия на дыхательный центр количество приступов может существенно увеличиться.
Механизм действия Амбробене объясняет, почему препарат нельзя принимать при сухом кашле. Это состояние не сопровождается усиленным выделением мокроты, поэтому при ларингитах, трахеитах, воспалении надгортанного хряща в первые дни болезни доктор рекомендует медикаменты, подавляющие активность расположенного в головном мозге кашлевого центра.
 Амбробене не противопоказан даже грудным детям, включая новорождённых малышей
Самыми частыми побочными эффектами, возникающими во время терапии, являются:
- Появление признаков индивидуальной непереносимости компонентов лекарства — от развития аллергического дерматита до анафилактического шока (удушье, ощущение нехватки воздуха, неконтролируемое падение АД).
- Изменения со стороны пищеварительной системы. Возможно возникновение тошноты, болей в животе, расстройства стула.
- Изменение вкусовых ощущений. Это кратковременная реакция, проходящая после завершения курса лечения.
Передозировка
Передозировка Амбробене у ребёнка может возникнуть из-за:
- самовольного увеличения кратности приёмов или дозировки препарата;
- использования лекарственных форм медикамента, рекомендованных производителем для взрослых пациентов;
- тяжёлых нарушений функций почек.
Признаками передозировки являются:
- резкое изменение самочувствия;
- падение артериального давления;
- усиление слюноотделения;
- боль в животе;
- выраженный понос;
- сухость кожи и слизистых оболочек.
При появлении первых признаков осложнений, связанных с приёмом Амбробене, необходимо немедленно прекратить использование лекарственного средства. В лёгких случаях этого достаточно для исчезновения симптомов отравления, в тяжёлых — необходима госпитализация пациента и лечение в условиях токсикологического отделения.
Инструкция: как разводить, как давать Амбробене детям разного возраста
Скорейшему выздоровлению пациента и предупреждению развития осложнений поможет соблюдение основных рекомендаций использования препарата:
- Назначать лекарство, оценивать преимущества и риски приёма, определять необходимую длительность терапии и форму выпуска должен квалифицированный врач на основании жалоб и результатов осмотра пациента.
- Таблетки предназначены для лечения детей, достигших возраста 12 лет.
- В виде сиропа Амбробене применяется в педиатрической практике. Врач рассчитывает нужную дозу препарата и кратность приёма исходя из возраста и массы больного.
- Раствор можно употреблять как внутрь, так и использовать для проведения ингаляции даже новорождённым. Дозировка для каждого пациента определяется индивидуально, а при выборе Амбробене для ингаляций инструкция для детей рекомендует с особой щепетильностью относиться к точности её соблюдения. Родители отмеряют нужный объём при помощи специального мерного стаканчика, разводят физраствором, доводя общий объем до 5 мл, и заливают в камеру небулайзера. После этого аппарат включают и проводят ингаляцию. С этой же целью можно применять раствор Амбробене в ампулах.
- Для внутримышечного и внутривенного введения у больных, независимо от возраста, используют Амбробене в виде стерильного раствора, выпускаемого в ампулах.
Для уменьшения вероятности возникновения осложнений Амбробене рекомендуют принимать после еды, запивать препарат можно водой.
 Ингаляции отличаются высокой эффективностью благодаря доставке лекарства непосредственно в место назначения
Лечение кашля: от трахеита до пневмонии — видео
Таблетки, сиропы, капли и другие препараты, обладающие сходным действием — таблица
Аналоги Амбробене — галерея
-

-
Лазолван
-

-
АЦЦ
-

-
Аброл
-

-
Сироп Флавамед
Отзывы
Yanochka?Gorod48
http://irecommend.ru/content/my-ispolzovali-ambrobene-dlya-priema-vnutr-kogda-uzhe-drugie-sredstva-ot-kashlya-ne-pomogali
vikki1980
http://otzovik.com/review_75358.html
Элеонор
http://otzovik.com/review_1336034.html
Препарат Амбробене в педиатрической практике зарекомендовал себя как эффективное средство, применяемое для лечения влажного кашля. При соблюдении доз, рассчитанных доктором, режима приёма и продолжительности терапии вероятность развития побочных эффектов сводится к минимуму.
Read Full Article |
|
Зрение: 10 удивительных фактов о зрении|ZDR.RU |
- Каков механизм зрения?
В человеческом глазу есть два рода клеток: палочки (их около 120 миллионов) и колбочки (этих намного меньше, всего 7 миллионов) — именно эти клетки отвечают за функции сетчатки. Они преобразовывают свет в нервные импульсы и позволяют видеть цвета. При ярком освещении работают колбочки, а в темноте помогают видеть палочки. Именно из-за индивидуальной чувствительности палочек разные люди видят в темноте с разной чёткостью.
- Почему пираты носят повязку на глазу?
Не только пираты, но и многие моряки в прошлом щеголяли в лихих повязках. Думаете, причина в отсутствии глаза? Пираты в условиях сурового морского боя были вынуждены быстро перемещаться между ярко освещённой палубой и тёмным трюмом, и драгоценных минут для настройки зрения у них не было — выручала повязка. Глаз, закрытый от света, оставался в режиме ночного видения. И пираты одинаково хорошо ориентировались и на свету, и во тьме. Повязка стала прообразом современных фотохромных линз, которые за считанные секунды затемняются на ярком свету и просветляются в недостаточно освещённом помещении.
- Очки - самый древний способ коррекции зрения
Первые упоминания об очках относятся к 1298 году. В 1305 году доминиканец Джордано да Ривалто пишет: «Не прошло и 20 лет с тех пор, как было открыто искусство изготовления очков, призванное улучшить зрение. Это одно из самых лучших и необходимых искусств в мире». Очки самый древний, а также самый простой и эффективный способ коррекции зрения. Интересно, что старейшие компании в сфере оптики возникли как раз во время становления офтальмологии как отдельной науки. В 1849 году во Франции было основано Общество мастеров по производству очков Essel. В XX веке оно объединилось с компанией Silor, в итоге образовалась всемирно известная оптическая компания Essilor.
- Белки глаз есть только у человека
Да-да, невероятно, но это так! Обратите внимание: у всех животных в глазах отсутствуют белки. Даже у самых близких человеку животных, обезьян, совершенно чёрные глаза. Поэтому определять эмоции можно только по глазам человека. По глазам обезьяны совершенно невозможно понять не только её чувства, но и направление взгляда.
- Поход к офтальмологу поможет диагностировать сахарный диабет
Если у вас стопроцентное зрение, пренебрегать походом к офтальмологу всё же не стоит. Именно при проверке зрения могут выявить опасную болезнь, которая обычно протекает бессимптомно, - сахарный диабет 2-го типа. При этой болезни задняя сторона глаза усыпана мельчайшими лопнувшими кровеносными сосудами. Офтальмологи рекомендуют проходить проверку зрения не реже раза в год.
- Есть морковь или не есть?
Говорят, если есть много моркови, то это поможет зрению. Содержащийся в моркови бета-каротин очень полезен, однако прямой связи между ним и зрением не существует. А ноги у этого мифа растут со времён Второй мировой войны, когда англичане изобрели новейший радар ночного видения. Чтобы скрыть существование прибора, командование британских ВВС заявило, что их лётчики обнаруживают ночью самолёты благодаря морковной диете.
- Все кареглазые на самом деле голубоглазые
Учёные доказали, что люди с карими глазами на самом деле голубоглазые. Голубой цвет спрятан под коричневым пигментом радужки. В зависимости от толщины и интенсивности этого пигмента карие глаза могут быть как светлыми, так и тёмными, почти чёрными. Существует даже операция, позволяющая удалить коричневый пигмент.
- Как сделать зеленые глаза ещё зеленее?
Усилить цвет зелёных глаз и превратить их в сияющие изумруды помогут тени фиолетовых и сливовых оттенков. Голубые глаза превратятся в глаза цвета лазури с помощью теней коричневых и золотистых цветов. А сделать карие глаза ещё глубже и выразительнее можно, накрасив их тенями серой гаммы. Если вы мужчина, то можете подчеркнуть цвет глаз с помощью цветной оправы для очков. Даже еле уловимый оттенок оправы придаст вашим глазам ещё большую глубину и выразительность.
- Как ночью проверить зрение?
Самый простой и увлекательный способ проверки зрения — отыскать в ясную ночь на звёздном небе созвездие Большой Медведицы. Если вам удастся увидеть вместо семи звёзд восемь, ваше зрение идеально! Та самая восьмая звёздочка находится в ручке ковша около средней звезды.
- Какие звери носят очки?
Конечно, это игрушечные звери. А убедиться в этом вы сможете, посетив во время новогодних праздников ГУМ, где проходит традиционный благотворительный проект «Новогодние ёлки на Красной площади». Каждая компания-участник наряжает ёлку для аукциона в поддержку фонда помощи хосписам «Вера». Бренд Crizal впервые участвует в этом проекте и представляет свою бело-голубую ёлочку, украшенную сказочными героями и зверями в очках.
Опубликовано: 29 декабря 2016 г.
Read Full Article |
|
|
Экссудативный отит — как предотвратить потерю слуха у ребёнка |
Отит — воспалительный процесс в одном из ушных отделов. Заболевание очень распространено. Чаще всего поражает детей в возрасте до 4 лет, может стать причиной снижения слуха или других осложнений. К одной из самых сложно диагностируемых форм отнесят экссудативный отит среднего уха, для которого характерно скопление в полости за барабанной перепонкой большого количества секреторной жидкости, а также отсутствие болевого синдрома.
Механизм развития экссудативного отита
За барабанной перепонкой находится пространство среднего уха, в котором размещена группа косточек, усиливающих и передающих звуки во внутренние отделы органа слуха. Среднее ухо сообщается с носоглоткой посредством слуховой (евстахиевой) трубы, выполняющей дренажные, защитные и вентиляционные функции.
При нарушении вентиляции происходит нарастание вакуума в барабанной полости, что способствует выделению из эпителия транссудата — отёчной жидкости. В дальнейшем плоские эпителиальные клетки перерождаются в секреторные и бокаловидные, что приводит к образованию слизистого отделяемого, которое, не имея выхода, становится вязким и клейким.
Экссудативный отит среднего уха иногда называют «клейким ухом».
В дальнейшем это приводит к образованию фиброзной ткани, снижающей проводимость слуховых косточек, и развитию тугоухости у детей. Выделения такого характера в медицине именуются экссудатом, или серозным выпотом, а патологию, которая возникает при его скоплении, — экссудативный (серозный) отит среднего уха, или турбоотит.
 При экссудативной форме отита полость за барабанной перепонкой постепенно заполняется серозным выпотом, который со временем густеет и препятствует нормальной работе слуховых косточек Для такой формы заболевания не характерно вовлечение костной и эпителиальной тканей ушной полости в воспалительные процессы, а значит, и симптомы резкой боли отсутствуют. По этой причине экссудативный отит у детей нередко диагностируют на поздних стадиях, когда болезнь переходит в дегенеративную форму или становится причиной снижения слуха.
Двухсторонний, хронический, острый и другие формы отита
Экссудативный отит по характеру выделений относят к негнойному виду заболевания. По степени распространения патологии он бывает односторонним и двусторонним.
В зависимости от длительности течения и выраженности проявлений болезнь разделяют на три формы:
- Острая форма экссудативного отита. Диагностируют при обнаружении заболевания не позднее 3 недель от начала развития.
- Подострая. Является промежуточной и диагностируется через 3–8 недель от начала появления симптомов.
- Хроническая форма турбоотита. Устанавливается в том случае, если продолжительность заболевания достигает 8 и более недель.
Выделяют три стадии развития патологических процессов при негнойном отите:
- Катаральная. Начальная стадия возникает при наличии отёка слуховой трубы, для неё характерно выделение транссудата из эпителиального слоя под действием возникшего внутреннего давления.
- Секреторная. На второй стадии увеличивается число бокаловидных клеток в эпителии, что приводит к повышению секреторной функции. По характеру отделяемого экссудата различают формы:
- серозную;
- мукозную;
- серозно-мукозную.
- Дегенеративно-секреторная. Третья стадия устанавливается при преобразовании клейкого экссудата в фиброзную соединительную ткань. В зависимости от патологических изменений органов слуха, вызванных прорастанием фиброзной ткани, выделяют такие формы:
- фиброзно-мукоидная;
- фиброзно-кистозная;
- фиброзно-склеротическая (адгезивная).
Причины и факторы развития
В основе развития экссудативного отита у детей лежит дисфункция слуховой трубы, поддерживающей уровень давления с обеих сторон барабанной перепонки.
Поскольку евстахиева труба у малышей располагается под прямым углом к носоглотке, имеет короткую и узкую форму, устлана рыхлым мерцательным эпителием, то любые воспалительные процессы при респираторных заболеваниях вызывают её отёк и закупорку.
К основным причинам развития патологии относятся:
- искривления носовой перегородки, полипы в синусах;
- синуситы;
- ОРВИ, сопровождающиеся ринореей (повышенное образование слизи);
- аллергические риниты;
- хронические, вялотекущие инфекционные заболевания;
- воспаление аденоидов — аденоидит;
- «волчья пасть» у детей (расщепление нёба).
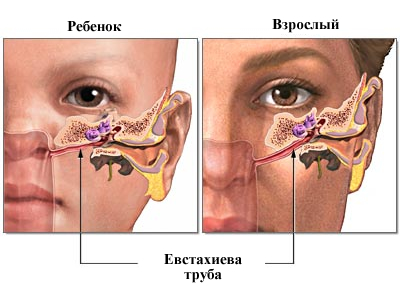 Горизонтальное расположение евстахиевой трубы у детей — основная причина частых отитов
Симптомы
При экссудативном отите характерные признаки, указывающие на острую форму заболевания, отсутствуют, что затрудняет раннее диагностирование болезни. Дети школьного возраста могут жаловаться на шум в ушах и снижение слуха, тогда как малыши не в состоянии чётко сформулировать причину беспокойства.
На каждой стадии заболевания наблюдают симптомы, характеризующие развитие патологического процесса в среднем ухе:
- Катаральная стадия у детей часто развивается при инфекционных заболеваниях верхних дыхательных путей. Воспалительные процессы в слуховой трубе, провоцирующие её закупорку, могут сопровождаться незначительным повышением температуры, что часто остаётся незамеченным на общем фоне недомогания ребёнка. Отрицательное давление в полости среднего уха приводит к ощущению шума или заложенности. Иногда возникает аутофония — явление, при котором больной слышит свой голос в поражённом ухе.
- Секреторная стадия сопровождается повышенным выделением выпота, что приводит к ощущению зуда в ушах. При скоплении большого количества серозного экссудата малыш чувствует переливание жидкости при наклоне головы. Острота слуха снижается. У детей до трёх лет это может привести к нарушению формирования речи, неправильному произношению слов. Как только серозный экссудат переходит в мукозное, клейкое состояние, ощущение переливающейся жидкости в ухе прекращается.
- Дегенеративно-секреторная стадия сопровождается значительным ухудшением слуха у ребёнка по причине склеротизации слуховых косточек, истончения барабанной перепонки и нарушения её функций.
Диагностика
Экссудативную форму отита на ранней стадии чаще всего выявляют случайно при общем осмотре ребёнка после перенесения вирусной инфекции.
Основные проявления заболевания на катаральной стадии носят кратковременный характер, часто остаются незамеченными или не вызывают особого волнения. Поэтому родители не спешат показать малыша специалисту.
Для постановки диагноза и определения стадии развития отита врач-отоларинголог проводит обследование, используя такие методики:
- Отоскопия — осмотр внешней поверхности барабанной перепонки с помощью отоскопа. При катаральной форме барабанная перепонка втянута внутрь, что объясняется вакуумом в полости среднего уха. Её цвет варьируется от розового до багрового с синюшным оттенком. Скопление серозного экссудата проявляется выпиранием перепонки по нижнему краю, иногда на просвете виднеется уровень заполненности жидкостью среднего уха. При адгезии (склеивание) на последней стадии перепонка неподвижна, истончена, может иметь спайки.
- Эндоскопия евстахиевой трубы со стороны глоточного отверстия. Наличие патологий в виде гиперплазии носовых раковин, глоточных аденоидов, расщелины средней части нёба являются причиной развития дисфункции слуховой трубы и могут спровоцировать рецидив заболевания.
- Тимпанометрия основана на соотношении давления в полости за барабанной перепонкой к атмосферному. При катаральной форме отита давление в среднем ухе отрицательное, наличие выпота выравнивает его к атмосферному.
- Тональная пороговая аудиометрия — исследование, целью которого является определение наименьшего порога звука, воспринимаемого ребёнком. Такую диагностику применяют для выявления степени тугоухости, если есть предпосылки в поведении малыша.
- Компьютерная томография височных костей помогает определить состояние слизистой оболочки среднего уха, слуховых косточек, плотность и количество экссудата в ушной полости.
Методы диагностирования экссудативного отита — фотогалерея
-

-
Обнаружить изменения барабанной перепонки возможно только с помощью отоскопа
-

-
Исследование с помощью тимпанометра показывает разницу между давлением во внутреннем ухе по отношению к атмосферному
-

-
Аудиометрия поможет обнаружить снижение слуха у детей
-

-
Компьютерная томография височной доли даёт объективную картину структурных изменений в среднем ухе
-

-
Эндоскопия поможет установить причину развития у ребёнка экссудативного отита
Дифференциальная диагностика
Дифференциальную диагностику этой формы отита проводят с патологиями, которые сопровождаются тугоухостью при неповреждённой мембране:
- отогенная ликворея (истечение спинномозговой жидкости из уха);
- холестеатома (опухолевидное образование);
- отосклероз (патологический рост костной ткани в ухе);
- кровоизлияние в барабанную полость;
- врождённая аномалия развития слуховых косточек.
Лечение
При экссудативном отите у детей проводят комплексную терапию, направленную на устранение причины развития заболевания и восстановление дренажных функций слуховой трубы. Основу лечения составляют аппаратные процедуры, применение которых улучшает проходимость евстахиевой трубы, способствует удалению скопившегося экссудата, восстанавливает эластичность барабанной перепонки. Дополнительно назначается приём медикаментов с целью разжижения выделений, устранения инфекции, купирования воспалительных процессов, снижения аллергических реакций.
При выборе тактики лечения учитываются такие особенности:
- первопричина нарушения функции слуховой трубы — наличие аденоидов, полипов, хронической инфекции и врождённых аномалий развития носоглотки;
- стадия заболевания;
- появление необратимых морфологических изменений в тканях органа слуха;
- возраст ребёнка.
Комаровский о причинах возникновения и способах лечения отита у детей — видео
Общие рекомендации
Лечение экссудативного отита у детей амбулаторное, если нет необходимости хирургического вмешательства Приём медикаментозных препаратов, назначенных врачом, проводится под присмотром родителей, аппаратные процедуры — при посещении физиопроцедурного кабинета в стационаре.
Если у малыша нет заразных инфекционных заболеваний, послуживших причиной развития отита, он может посещать детские коллективы и учебные заведения.
Можно ли купать?
Режим дня ребёнка не меняется, единственным исключением является купание — при ношении шунта в барабанной перепонке водные процедуры проводят с осторожностью, не допуская попадания воды в ушную раковину.
Медикаментозная терапия
В зависимости от причин развития заболевания врач выбирает основную тактику лечения. Могут быть назначены медикаменты следующих групп:
- Антигистаминные препараты для устранения отёчности слизистых тканей:
- Тавегил;
- Зодак;
- Супрастин.
- Муколитики в форме порошков или сиропов для разжижения вязкого экссудата (курсом 10–15 дней):
- Ацетилцистеин;
- Карбоцистеин.
- Сосудосуживающие препараты для снижения отёчности слуховой трубы и восстановления её проходимости (применяют на начальной, катаральной, стадии, закапывая их в носовые ходы). Для детей до 3 лет назначаются средства в форме капель на основе оксиметазолина, фенилэфрина. Курс применения составляет не более 5 дней.
- Аскорбиновая кислота (витамин С) для разжижения слизистого экссудата, а также повышения сопротивляемости организма при вирусных заболеваниях.
Антибиотики при экссудативном отите применяют только в том случае, если в полость среднего уха проникла бактериальная инфекция и заболевание перешло в гнойную форму.
Для максимального эффекта применяют системные антибиотики группы макролидов (Азитромицин, Кларитромицин) или пенициллинов (Флемоксин, Ампициллин) в комплексе с введением в барабанную полость местных препаратов в виде ушных капель (Отофа, Отипакс) с антибактериальными, противовоспалительными и анальгезирующими свойствами.
Лекарственные препараты, применяемые для лечения экссудативного отита у детей — фотогалерея
-

-
Ацетилцистеин способствует снижению вязкости выпота
-

-
Витамин С снижает плотность слизистых образований и препятствует развитию воспаления
-

-
Сосудосуживающий препарат Назол Бэби — первая помощь при заложенности в ухе
-

-
Кларитромицин необходим при проникновении бактериальной инфекции
Физиотерапевтические методы
Для улучшения проходимости евстахиевой трубы, а также восстановления тканей среднего уха применяют следующие аппаратные методы лечения:
- Фонофорез с гиалуронидазой (протеолитический фермент, способствующий рассасыванию фиброзной ткани) на сосцевидный отросток. Проводят на 2–3 стадии развития экссудативного отита у детей для предотвращения преобразования экссудата в соединительную ткань.
- Электрофорез с одновременным применением стероидных гормонов.
- Электростимуляция нёба. Способствует рефлекторному открытию евстахиевой трубы, что облегчает дренаж скопившегося экссудата.
- Продувание слуховой трубы по Политцеру. Проводится только для детей старше 4 лет.
- Пневмомассаж барабанной перепонки — способствует восстановлению её эластичности.
- Магнитотерапия улучшает проходимость трубы на ранних стадиях отита.
Хирургическое лечение
При неэффективности консервативных методик лечения прибегают к оперативному вмешательству. В хирургии существует несколько способов эвакуации экссудата:
- Миринготомия — прокол барабанной перепонки под общим наркозом, после чего её края раздвигаются. Дальнейшие действия зависят от плотности и вязкости экссудата. Если секреторная жидкость слизистая, но не клейкая, её удаляют путём оттеснения в полость носоглотки через евстахиеву трубу, предварительно разжидив введённым a-химотрипсином. При мукозной или фиброзной стадии секрет удаляют через наружный слуховой проход насосом или пинцетом.
- Тимпаностомия — разрез барабанной перепонки для облегчения доступа к полости среднего уха. Проводится в целях введения вентиляционной трубки, временно выполняющей функции евстахиевой трубы. Через шунт производится дренаж скопившегося экссудата, а также санация полости среднего уха.
 При тимпаностомии ставится шунт, ношение которого расчитано на продолжительный период (2–3 недели). После его удаления барабанная перепонка восстанавливается самостоятельно
Народные средства
Средства народной медицины применяют не столько для лечения экссудативного отита, сколько для устранения многих причин, создавших предпосылки для нарушения вентиляции слуховой трубы.
Так, при гипертрофии аденоидов у детей применяют следующие рецепты:
- Раствор для промывания с прополисом:
- в 200 мл кипячёной воды развести 15 капель настойки прополиса;
- добавить 1 ч. л. пищевой соды;
- промывать нос каждые 3–4 часа.
- Масло туи обладает противовоспалительным и антисептическим действием. Для уменьшения воспаления лимфоидной ткани аденоидов следует ставить смоченные в эфирном масле турунды попеременно, сначала в одну, затем во вторую ноздрю. Курс лечения составляет 14 дней, при необходимости можно повторить его через неделю.
При начальной стадии евстахиита используют следующие методы:
- Капли с соком алоэ снимают воспаление и способствуют быстрому восстановлению дренажных функций слуховой трубы. Для того чтобы их приготовить, следует:
- срезать лист алоэ возрастом не менее 7 лет;
- завернув в пергаментную бумагу, положить в холодное место на сутки;
- отжать необходимое количество сока;
- развести пополам с кипячёной тёплой водой;
- закапывать ежедневно по 3 капли в ту ноздрю, со стороны которой возникло воспаление.
 Капли из сока алоэ способствуют восстановлению эпителия, снятию воспаления в носоглотке, а также оказывают антисептическое действие
Для снижения вязкости секреторной жидкости при экссудативном отите применяют отвары душицы, мать-и-мачехи, корня солодки, эффективность которых объясняется муколитическими свойствами лекарственных растений.
Перед применением таких средств во время лечения экссудативного отита у детей следует проконсультироваться с врачом по поводу совместимости основной терапии с рецептами народной медицины, а также возможных аллергических реакций.
Прогноз лечения и возможные осложнения
При раннем диагностировании заболевания у детей прогноз лечения благоприятный. Ситуация осложняется тем, что родители не всегда придают значение жалобам ребёнка на шум в ушах или ощущение переливания жидкости при перемене положения тела. При переходе заболевания в секреторно-мукозную стадию эти симптомы и вовсе исчезают, тем не менее патологические процессы в среднем ухе только усугубляются, способствуя снижению слуха.
На секреторной стадии возможны осложнения в виде присоединения патогенной микрофлоры и развития гнойного отита.
На последней, дегенеративной, стадии могут развиваться такие процессы:
- Нарушение функции слуховых косточек по причине образования соединительной ткани в пространстве среднего уха.
- Ателектаз — втяжение барабанной перепонки, спровоцированное длительным течением воспалительного процесса.
- Уменьшение объёма барабанной перепонки в результате длительного отрицательного давления в среднем ухе.
- Рубцевание фиброзной ткани мембраны, которое приводит к полной её неподвижности и потере слуха.
Все формы осложнений, возникшие в результате отсутствия лечения, приводят к снижению слуха или полной его потере.
Профилактика
Поскольку причиной развития заболевания у детей часто выступают воспалительные процессы в носоглотке, следует в первую очередь направить все силы на укрепление иммунитета. Ежедневные прогулки, правильное питание, спорт, закаливание — способствуют повышению сопротивляемости организма вирусам.
При хронических патологиях верхних дыхательных путей необходимо проводить осмотр у отоларинголога после каждого рецидива или обострения болезни. При показаниях к удалению аденоидов лучшим выходом будет проведение плановой операции, которая предотвратит осложнения в виде синуситов, евстахиита и, как следствие, экссудативного отита.
Также не стоит игнорировать жалобы малыша на неприятные ощущения в ухе. Отсутствие повышенной температуры и болевых симптомов не показатель того, что орган слуха не подвергается воспалению.
Экссудативный отит у детей имеет слабовыраженную симптоматику, что способствует протеканию воспаления в скрытой форме. Поздняя диагностика приводит к возникновению осложнений в виде тугоухости. Предотвратить такое развитие событий можно только при условии устранения хронических воспалительных процессов в носоглотке и профилактических осмотров у отоларинголога.
Read Full Article |
|
Острый вагинит: обнаружить и устранить |
Раздражение в области половых органов, сопровождающееся выделением гноя, доставляет массу неудобств. Подобные признаки указывают на развитие воспалительного процесса, например, острого вагинита. Как избавиться от проблемы и защитить себя от повторного её возникновения?
Характеристика острого вагинита (кольпита)
Острый вагинит (кольпит) характеризуется воспалительными изменениями, возникающими в слизистой оболочке влагалища. Заболевание может иметь инфекционную и неинфекционную природу.
 Поражение стенок влагалища грибковой и бактериальной формой вагинита
Развивается патология в результате попадания на слизистую влагалища болезнетворных микроорганизмов и активного их размножения.
Нередко вагинит распространяется на шейку матки и наружные половые органы. Чаще болезнь обнаруживают у взрослых, однако и маленькие пациенты не защищены от этой напасти. В детском возрасте патология имеет неинфекционный характер.
При отсутствии лечения болезнь переходит в хроническую форму, устранить которую сложнее.
Острый вагинит и его особенности — видео
Причины развития воспаления
Выделяют две формы острого вагинита — специфическую и неспецифическую. В первом случае виновниками развития воспаления являются следующие патогенные микроорганизмы:
- уреаплазма;
- микоплазма;
- бледная трепонема;
- гонококки;
- микобактерии туберкулёза;
- хламидии;
- трихомонады.
Кольпитом могут болеть и представители мужского пола. Коварство острого вагинита заключается в том, что патология не проявляется, а мужчина становится переносчиком болезни.
Неспецифическую форму вызывают бактерии, в норме присутствующие в организме человека. При благоприятных условиях эти микроорганизмы активизируются. Ими являются:
- вирус простого герпеса;
- стафилококк;
- грибки Candida;
- папиломавирус человека;
- стрептококк;
- синегнойная палочка.
Самая распространённая форма этого вида кольпита — гарднереллёз, который вызвается активным размножением бактерий Gardnerella vaginalis.
Риск развития заболевания повышается при:
- ухудшении работы иммунной системы;
- длительных нагрузках и стрессах;
- болезнях эндокринной системы;
- нарушении баланса гормонов в периоды полового созревания, беременности и менопаузы;
- повреждении слизистой оболочки влагалища при травмах и медицинских вмешательствах (аборты, установка спиралей, роды);
- попадании химических компонентов (средства бытовой химии, косметика);
- ненадлежащем уходе за половыми органами;
- распространении инфекции из очага, имеющегося в организме пациента;
- активной сексуальной жизни с частой сменой партнёров;
- лечении гормональными препаратами и антибиотиками, курсах химиотерапии.
Признаки воспалительного процесса
Проявления кольпита зависят от стадии развития и формы болезни. Общими являются симптомы:
- болезненные ощущения в нижней части живота;
- покраснения и отёки половых органов;
- жжение во влагалище;
- обильные выделения;
- неприятные ощущения после мочеиспускания и во время полового акта.
 Боль в нижней части живота — самый частый признак патологии
Особенности выделений при разных формах патологии:
- специфический тип — выделения желтоватого или зеленоватого оттенка;
- бактериальный тип — выделения имеют серый цвет, присутствует неприятный запах рыбы;
- грибковая форма — наблюдаются обильные выделения творожистой консистенции и белого цвета.
Диагностика
Для постановки правильного диагноза проводят мероприятия:
- сбор анамнеза. Врач выслушивает жалобы пациентки, анализирует её повседневную жизнь;
- ПЦР (полимеразная цепная реакция) диагностика. Позволяет обнаружить патогенные бактерии. Благодаря высокой чувствительности метода достаточно нескольких молекул ДНК;
- бактериологический посев. Помогает выявить возбудителя инфекции и подобрать средство для лечения;
- взятие мазков с цервикального канала, шейки матки и слизистой влагалища. Повышение количества лейкоцитов — признак воспаления;
- осмотр с помощью гинекологических зеркал. Позволяет обнаружить повреждения слизистой и симптомы воспаления.
 Изучение мазка, взятого из влагалища, позволяет выявить причину развития острого вагинита
Очень важно дифференцировать заболевание от других гинекологических патологий, проявляющихся подобным образом.
Дифференциальная диагностика — таблица
Методы лечения
Если не затягивать с лечением, то от признаков заболевания можно избавиться быстро. Оптимального эффекта помогает достичь комплексная терапия, которая включает в себя:
- средства, которые подавляют жизнедеятельность бактерий;
- препараты, устраняющие воспаление;
- лекарства, повышающие иммунитет;
- диету.
Медикаментозная терапия
Устранить признаки и причину болезни — главная задача лечения. С этой целью назначаются препараты:
- Местные пробиотики (Ацилакт и Вагилак). Препараты положительно влияют на микрофлору влагалища, способствуя её восстановлению.
- Противогрибковые лекарства (Миконазол и Клотримазол). Данная группа представлена свечами и кремами. Препараты уничтожают грибки, ставшие причиной развития острого вагинита.
- Местные антибиотики (Тержинан и Метронидазол). Группа средств направлена на устранение местных воспалительных реакций и признаков.
- Антибактериальные препараты широкого спектра воздействия (Клацид и Амоксиклав). Назначаются при специфическом кольпите. Лекарства направлены на устранение большого числа патогенных бактерий.
- Витаминные комплексы. Помогают организму восстановиться, нормализуют работу иммунной системы.
- Противопротозойные средства (Трихопол и Тинидазол). Используются при поражении организма трихомонадной инфекцией.
- Антигистаминные лекарства (Супрастин и Тавегил). Препараты справляются с признаками аллергии.
Применять перечисленные средства без разрешения врача не рекомендуется. Специалист должен подобрать индивидуальный план лечения и дозировку препаратов.
Кроме того, женщине необходимо придерживаться специальной диеты, употреблять достаточно свежих овощей, богатых клетчаткой продуктов, морепродуктов, мяса птицы, орехов.
Галерея медикаментозных препаратов
-

-
Тавегил — противоаллергическое средство, улучшающее состояние пациента
-

-
Тержинан — антибиотик местного действия
-

-
Клотримазол убивает грибковые организмы, являющиеся причиной образования вагинита
-

-
Вагилак направлен на восстановление микрофлоры влагалища
-

-
Амоксиклав необходим при специфическом кольпите
Средства народной медицины
Лечение с помощью народных рецептов требует осторожности. Составы эффективны при правильном использовании, но злоупотребление средствами и неправильный их выбор может значительно ухудшить состояние пациента.
Настои для спринцевания и другие народные рецепты
Основным методом лечения кольпита остаётся спринцевание. Существует несколько рецептов настоев для этой процедуры:
- Настой черники. Для его изготовления нужно:
- добавить в стакан (250 мл) 2 ч. л. высушенных листьев черники;
- залить растение кипятком и настоять 30 минут.
- Ещё один состав для спринцевания на основе ромашки. Способ приготовления:
- в сосуд (1 л) добавить 1 ст. л. высушенной ромашки;
- залить растение кипятком и настоять в течение получаса.
- Для спринцевания подойдёт и состав из коры дуба:
- в 300 мл кипятка добавить 1 ст. л. измельчённой коры дуба;
- состав подогреть на водяной бане;
- перелить в термос и настоять в течение 2–3 часов.
Что касается количества процедур, то злоупотреблять методикой не рекомендуется — частые орошения приводят к вымыванию полезной микрофлоры. Необходимо посетить врача и обсудить с ним этот момент.
Эффективно также лечение с помощью тампона из марли, пропитанного маслом облепихи. Лекарство вводится на ночь. Благодаря противовоспалительному эффекту растения уменьшаются неприятные ощущения.
Для приёма внутрь используют настойку из трав:
- донника;
- золототысячника.
Приготовление состава:
- Компоненты берут в равных количествах и смешивают.
- В 1 стакан кипятка добавляют 1 ст. л. смеси.
- Средство настаивают в течение 1 часа.
Лекарство принимают 2 раза в сутки по трети стакана.
Народные рецепты — галерея
-

-
Настой из ромашки обладает мягким антисептическим воздействием
-

-
Масло облепихи имеет противовоспалительные свойства
-

-
Кора дуба богата витаминами, поэтому её применяют для спринцевания и устранения признаков острого вагинита
-

-
Из листьев черники готовят настойку для спринцевания
Прогнозы и осложнения
При правильном и своевременном лечении прогноз благоприятный. Отсутствие адекватной терапии может привести к следующим осложнениям:
- ухудшению кровоснабжения половых органов;
- образованию эрозии шейки матки;
- переходу кольпита в хроническую форму;
- распространению инфекции на соседние органы;
- бесплодию.
Заболевание является опасным для женщин в период вынашивания ребенка — повышается риск выкидыша и заражения плода при отсутствии лечения.
Профилактика болезни
Чтобы избежать вагинита, нужно соблюдать меры профилактики. В большинстве случае развитие болезни происходит при ухудшении защитных функций организма, поэтому укрепление местного и общего иммунитета — важное мероприятие. Для этого требуется:
- нормализовать питание, включив в него витамины и пищу с полезными элементами;
- использовать нижнее белье из натуральных тканей;
- правильно организовать распорядок дня, выделив достаточно времени для сна и отдыха;
- своевременно устранять инфекции и заболевания.
Постоянный половой партнёр — ещё одна мера, предотвращающая попадание болезнетворных бактерий. Не будет лишним использование средств контрацепции, которые существенно снижают риск заражения.
Острый вагинит — коварная патология, вносящая в жизнь пациента негативные изменения. Постоянный дискомфорт усиливается по мере развития болезни, поэтому своевременное обнаружение кольпита и устранение первых признаков — основная задача женщины.
Здравствуйте! Меня зовут Дмитрий, мне 23 года. Увлечение медициной переросло в нечто большее, теперь я могу помогать другим людям. Подробнее
Read Full Article |
|
Ларингит у ребёнка: эффективные методы лечения |
Организм ребёнка постоянно подвергается разнообразным испытаниям. Иммунная система ещё не способна противостоять натиску патогенных микроорганизмов. Чаще всего у детей страдает дыхательная система, что связано не только с недостаточной защитой, но и с не полностью сформированной носоглоткой. Поэтому воспаление слизистой нередко провоцирует развитие ларингита, лечение которого должно быть своевременным и грамотным.
Что представляет собой ларингит в детском возрасте
Ларингит — это болезнь дыхательной системы, которая сопровождается поражением слизистой гортани. Развивается на фоне ОРВИ, аденовирусной инфекции, гриппа, кори. Даже небольшой сквозняк или переохлаждение может стать причиной заболевания.
 Ларингит проявляется отёчностью гортани, сильным кашлем Для ларингита характерно изменение голоса, иногда даже его полная утрата, нарушение дыхания, кашель. У ребёнка появляется сильный дискомфорт и боль в горле. Болезнь часто сопровождается воспалением трахеи (ларинготрахеит).
Тяжелее всех переносят заболевание малыши до 3 лет, в том числе груднички. Именно в этом возрасте патология может привести к резкому сужению гортани — синдрому ложного крупа.
Вирусный, острый, катаральный и другие виды патологии
Ларингит по своему протеканию классифицируется на:
- Острый. Патология характеризуется резким началом болезни. Симптоматика ярко выражена.
- Хронический. Вялотекущий процесс, сопровождающийся временным затишьем и вспышками недуга.
Острый ларингит
Острая патология подразделяется на следующие формы:
- Катаральная. Диагностируется у детей чаще всего. Патология проявляется характерной симптоматикой: отёчностью гортани, голосовых связок, огрубением голоса, кашлем.
- Отёчно-инфильтративная. Воспаление локализуется исключительно в гортани, но при этом распространяется в глубокие слои слизистой. Наблюдается высокая температура, сильный кашель с гнойно-слизистой мокротой. Иногда увеличиваются лимфатические узлы. Прикосновение к ним вызывает боль.
- Подскладочная. Такая форма известна как ложный круп. Недуг характерен для детей дошкольного возраста. Днём болезнь проявляется першением, кашлем, незначительным повышением температуры. Состояние малыша можно считать удовлетворительным. Но в ночное время появляются приступы лающего кашля, которые перетекают в удушье.
- Флегмозная. Это гнойный вид. Чаще всего заболевание возникает на фоне запущенного инфильтративного ларингита.
Хронический ларингит
Если при любой разновидности острого ларингита не применялась адекватная терапия, то патология переходит в хроническую стадию. В этом случае она постоянно будет давать о себе знать.
В медицине выделяется несколько форм:
- Катаральный хронический ларингит. Патологии подвержены дети, которые постоянно испытывают голосовые нагрузки либо проживающие в запыленных, химически загрязнённых районах. Маленькие пациенты часто жалуются на чувство «комка» в горле. У них периодически появляется хрипота. Горло практически всегда немного отёчное и красное.
- Гиперпластический. Слизистая гипертрофированна, на связках возможно наличие выступов. Во время обострения проявляется симптоматика катаральной формы. Основная жалоба — хриплость голоса. Иногда он полностью пропадает.
- Атрофический. Часто является осложнением дифтерии либо скарлатины. Для патологии характерно появление корочек тёмного цвета на слизистой. Детей мучает мокрый кашель, в слизи содержатся прожилки крови.
 На схеме показаны разновидности ларингита
В зависимости от причин развития ларингит бывает:
- Аллергическим. Появление такой формы провоцируют разнообразные аллергены.
- Бактериальный. Вызывает бактериальная инфекция. Определить природу патологии можно только после обследования ребёнка.
- Вирусный. Распространённая форма. Её появление продиктовано перенесёнными простудами.
Как лечить опасную патологию
Отоларингологи назначают терапию, которая легко проводится в домашних условиях. Заболевание практически всегда лечат амбулаторно.
Исключение составляют:
- Малыши до 3 лет, поскольку у таких крох высок риск осложнений.
- Маленькие пациенты, у которых патология протекает особенно тяжёло и сопровождается высокой температурой.
- Дети с хроническими болезнями нервной системы, аллергией.
Ребёнку требуется комплексное лечение ларингита, включающее такие мероприятия:
- коррекция поведения;
- диетическое питание;
- медикаментозное лечение;
- физиотерапевтические процедуры;
- народные методы.
При соблюдении всех рекомендаций ребёнок почувствует улучшение на 3 день лечения. Полностью избавиться от болезни можно за 7 дней.
Общие рекомендации, которые помогут облегчить состояние ребёнка в домашних условиях
Для ускорения процесса выздоровления необходимо создать ребёнку соответствующие условия:
- Постельный режим. Важно соблюдать его на первых порах заболевания, особенно если у крохи повысилась температура.
- Состояние воздуха. Больному требуется свежий, увлажнённый воздух. Поэтому необходимо постоянно проветривать комнату.
Для увлажнения можно развесить мокрые простыни, поставить в помещении таз с водой.
- Ограничение разговора. Ребёнку категорически запрещено напрягать голосовые связки. Малыш должен молчать или разговаривать шёпотом.
- Прогулки. Выход на улицу недопустим в период острого протекания болезни, во время холода или сильной жары. Нельзя гулять в местах скопления пыли. Все эти моменты способны привести к обострению патологии.
Диетическое питание для малыша
При заболевании необходимо исключить из рациона пациента всю пищу, способную спровоцировать раздражение слизистой гортани. Нельзя кормить малыша чрезмерно горячей или холодной едой, солёными, острыми блюдами. Запрету подлежат газированные напитки, шоколад.
Чтобы снизить вязкость мокроты, обеспечить необходимое увлажнение гортани, ребёнку необходимо обильное питьё.
Предпочтение отдаётся:
- минеральным водам, таким как Боржоми, Ессентуки;
- лекарственным травяным чаям: напиткам из мелиссы, чабреца;
- ягодным морсам.
Медикаментозная терапия
Все препараты должны назначаться ребёнку врачом, дозировка определяется специалистом. Самолечение способно привести к крайне негативным последствиям.
Медикаментозная терапия при ларингите включает в себя такие группы препаратов:
- Антигистаминные средства. Они отлично устраняют отёчность слизистой и способствуют успокоению ребёнка. Рекомендованы:
- Супрастин;
- Кларитин;
- Кларисенс;
- Зиртек;
- Цетрин;
- Зодак.
- Лекарства от кашля.
- При сухом приступообразном кашле малышу могут быть порекомендованы противокашлевые препараты:
- Гербион;
- Эреспал;
- Синекод;
- Либексин;
- Мукалтин.
- Когда появляется мокрота, советуют отхаркивающие лекарства:
- Амбробене;
- Бронхосан;
- Аскорил;
- Флуимуцил;
- Алтейка;
- Лазолван;
- АЦЦ;
- Солвин.
- Спреи, таблетки для горла. Такие медикаменты могут иметь противопоказания.
- Пользу принесут аэрозоли:
- Гексорал;
- Мирамистин;
- Люголь.
- Эффективными таблетками для рассасывания являются препараты:
- Граммидин;
- Фарингосепт;
- Тонзилгон;
- Лизобакт;
- Стрепсилс;
- Стопангин;
- Гексорал табс.
- Препараты для полоскания горла. Для процедуры используют:
- Фурацилин;
- Хлорофиллипт;
- Ротокан.
- Капли для носа. Сосудосуживающие лекарства позволяют снизить воспаление в носоглотке и уменьшить отёчность гортани. Эффективны препараты:
- Жаропонижающие медикаменты. Сбить температуру до нормальных значений помогают:
- Эффералган;
- Панадол;
- Парацетамол.
- Антибиотики. Их назначают только при наличии бактериального воспаления в организме. Детям могут быть показаны:
- Экоклав;
- Сумамед;
- Амоксиклав;
- Супракс;
- Зетамакс ретард;
- Флемоксин солютаб;
- Аугментин;
- Хемомицин;
- Азитрокс;
- Кларитомицин;
- Экомед;
- Макропен.
- Противоотёчные лекарства Эуфиллин или Кленбутерол используются в крайних ситуациях. Поможет быстро снять отёк гортани стероидный медикамент Преднизолон. Но применять его можно лишь в особо тяжёлых случаях и только по назначению врача.
Лекарственные препараты, в том числе спрей для горла, таблетки для рассасывания, антибиотики, растворы для уколов, пастилки, мази, сиропы от кашля — галерея
-

-
Фарингосепт смягчает горло
-

-
Лизобакт для рассасывания устраняет боль
-

-
Синекод отлично помогает справиться с приступами кашля
-

-
Зодак снижает отёчность гортани
-

-
Парацетамол снижает высокую температуру
-

-
Сумамед применяют при бактериальном ларингите
Физиотерапия и лечение ингаляциями при помощи небулайзера
При хроническом течении болезни полезны физиопроцедуры, которые способствуют снижению воспаления, улучшению кровообращения, повышению местного иммунитета. С этой целью применяют:
- УВЧ на гортань;
- ларингиальный электрофорез;
- фонофорез;
- магнитотерапию.
Детям при ларингите рекомендуются также ингаляции. Лучше всего проводить мероприятие с небулайзером. Прибегая к такому методу лечения, необходимо строго придерживаться следующих правил:
- Малышам до 3 лет ингаляции не делают. У них высок риск получения ожогов слизистой.
- Процедура выполняется только в состоянии покоя. После физического напряжения мероприятие проводить запрещено.
- На протяжении получаса после ингаляции ребёнок не должен разговаривать, есть или пить.
- Процедура подразумевает вдыхание воздуха через рот, а выдыхание носом.
Растворами для ингаляций служат:
- воды: Боржоми, Ессентуки;
- лекарства: Лазолван, Синупрет, Хлорофиллипт, Амброксол, Деринат, Толзингон;
- травяные отвары ромашки, шалфея.
При остром протекании болезни для ингаляций могут применяться гормональные препараты: Дексаметазон, Гидрокортизон, Адреналин. Они позволяют быстро устранить мучительные симптомы. Но применять медикаменты можно только по рекомендации врача, который, учитывая возраст пациента, подскажет, как правильно разводить лекарства физраствором.
Для малышей рекомендованы мини-ингаляции. Для их проведения предназначены специальные препараты: Беродуал, Пульмикорт.
 Ингаляции при ларингите позволяют быстрее вылечить ребёнка
Эффективные народные средства: полоскания, полезные напитки на основе имбиря, мёда, трав
В терапию часто включаются рецепты, проверенные веками:
- Полоскание:
- в тёплую воду (1 ст.) ввести мёд (1 ч. л.);
- компоненты прокипятить на протяжении 1 минуты;
- после остывания средством можно полоскать горло;
- процедуру рекомендуется повторять 2–3 раза в сутки.
- Для паровой ингаляции можно применять травяной настой:
- соединить в равном соотношении липу и цвет бузины;
- измельчённый сбор (20 г) залить кипятком (200 мл);
- настаивать 40 минут;
- для ингаляции настой (50–100 мл) разводить водой.
- Лечебный напиток:
- в молоко (1 ст.) добавить чеснок (1–2 дольки);
- прокипятить;
- пить в теплом виде, небольшими глоточками. Желательно употребление этого напитка растянуть на 30–40 минут;
- мероприятие нужно повторять 2–3 раза в день.
- Имбирный напиток:
- очищенный корень имбиря измельчить;
- кашицу (2 ст. л.) перемешать с мёдом (250 г);
- средство проварить 5 минут;
- полученную смесь необходимо растворить в тёплом напитке и выпить небольшими глотками;
- повторять на протяжении 3–4 дней.
Дополнительные методы терапии — горчичники, компрессы
В домашних условиях можно применять следующие способы лечения ларингита:
- Согревающие компрессы на горло, грудную клетку. Для таких процедур отлично подходит мазь Доктор Мом. Это средство обладает противовоспалительными и антисептическими свойствами.
 Доктор Мом обладает противовоспалительными и антисептическими свойствами
- Горчичники на икроножные мышцы или тёплые ванны для ног. В результате снижается отёчность гортани и улучшается самочувствие.
Однако не стоит забывать, что такие процедуры противопоказаны при повышенной температуре тела, кожных заболеваниях.
Гомеопатия
Многие педиатры рекомендуют использовать для терапии ларингита гомеопатические медикаменты. Такие лекарства полностью безопасны, ведь они отличаются натуральным происхождением.
Основные преимущества гомеопатической терапии:
- натуральность;
- отсутствие побочной симптоматики;
- возможность применять лекарства даже для самых юных пациентов.
Однако следует учитывать и минусы терапии:
- гомеопатия несовместима с физиотерапией (а последняя просто необходима при ларингите);
- лечение неэффективно при тяжёлых формах недуга.
Врачом могут быть назначены такие гомеопатические препараты:
- Тонзипрет;
- Гомеовокс;
- Эскулюс.
Хирургическое вмешательство
В особо тяжёлых случаях необходимо хирургическое лечение, которое заключается во введении трубки в трахею (интубация трахеи), что обеспечивает проходимость дыхательных путей. Иногда используется трахеостомия — вскрытие трахеи через шею с последующим введением в отверстие устройства для дыхания.
При хроническом гипертрофическом ларингите, когда медикаментозная терапия не оказывает необходимого эффекта, отёкшие ткани удаляют скальпелем или лазером под контролем видеоскопа.
Операция необходима при флегмонозной форме заболевания с образованием гнойника. Его вскрывают, омертвевшие ткани удаляют.
Первая неотложная помощь ребёнку во время приступа ложного крупа
Мучительный стенозирующий ларингит проявляется ночью. Его появление всегда внезапно. Как помочь в такой ситуации малышу, уберечь его от негативных последствий и избежать осложнений?
Нужно как можно быстрее вызвать скорую помощь. Пока едет бригада медиков, облегчить состояние малыша реально с помощью таких методов:
- Щелочное тёплое питьё. Лучше всего подходит вода Боржоми. Разрешается дать содовую воду (на 1 ст. кипячёной воды понадобится 1 ч. л. соды).
- Полностью раздеть малыша и умыть его лицо прохладной водой.
- Тёплая ванна для ножек. После мероприятия конечности крохи хорошо укутываются.
- Увлажнение воздуха. Это облегчит дыхание малыша.
- Антигистаминный препарат. Ребёнку можно дать такие лекарства: Тавегил, Супрастин, Фенистил, Зиртек.
- Медикамент от спазма. Купировать приступ поможет Но-шпа, Дротаверин или Папаверин.
 Приступ начинается с лающего кашля, который переходит в удушье Доктор Комаровский о стенозирующем и других видах ларингита — видео
Ларингит — это распространённая патология у детей, которая при неадекватной терапии может привести к тяжёлым осложнениям. Но если тактика лечения подобрана правильно, то болезнь отступает очень быстро, не оставляя после себя никаких последствий.
Read Full Article |
|
Бальзам Живокост для костей и суставов: эффективность и инструкция по применению |
Самое популярное средство при заболеваниях опорно-двигательной системы — бальзам, который содержит экстракт живокоста. О способности этого растения восстанавливать кости, хрящевую ткань людям известно издавна. Бальзам Живокост помогает при дискомфорте в суставах и мышцах, уменьшает отёки и воспаление. Но перед его применением необходимо ознакомиться с инструкцией, чтобы избежать возможных негативных последствий.
Состав и свойства
Бальзам Живокост — натуральное средство, которое обладает восстанавливающим действием. Высокая эффективность препарата при любых заболеваниях суставов, болях в спине, пояснице, мышцах объясняется наличием в его составе экстрактов лечебных растений, природных биостимуляторов и хондроитина.
 Бальзам Живокост оказывает необходимую помощь больным суставам
Основным компонентом средства является экстракт окопника (живокоста). Растение получило своё название за способность живительно воздействовать на костную ткань, устранять воспаление и отёки, предотвращать дальнейшее развитие артроза.
В бальзаме также содержатся растительные и химические компоненты, которые активизируют восстановительные процессы. В результате лечения исчезает дискомфорт в суставах, хрящ становится прочным и эластичным. Натуральные составляющие лекарства:
- Хондроитин. Восстанавливает хрящевую ткань. Увеличивает количество синовиальной жидкости, благодаря чему улучшается обмен веществ в поражённой области.
- Глюкозамин. Положительно влияет на процесс регенерации тканей, повышает эластичность суставного хряща, усиливает действие предыдущего компонента.
- Экстракт корня окопника. Устраняет воспаление, обладает обезболивающими свойствами. Аллантоин в составе корня помогает ускорить отторжение поражённых тканей, а витамины обеспечивают замену отмерших клеток новыми.
- Экстракт бодяги. Способствует улучшению кровообращения, уменьшению отёков и рассасыванию гематом.
- Эфирные масла (эвкалиптовое, можжевельниковое, гвоздичное, розмариновое). Устраняют признаки воспаления, успокаивают, оказывают согревающий эффект. Способствуют лучшему всасыванию препарата, придают ему антибактериальные свойства.
Химические составляющие (акрилаты, пропиленгликоль, триэтаноламин, мочевина и другие) усиливают действие натуральных компонентов бальзама, доставляют полезные вещества в зону поражения и стимулируют их усвоение.
В состав средства могут быть включены дополнительные ингредиенты:
- пчелиный яд;
- горчичное масло;
- вытяжка золотого уса;
- муравьиный спирт.
Лекарственное средство представлено на рынке фитопрепаратов в форме крем-геля, расфасованного в мягкие тубы.
Основные компоненты бальзама — галерея
-

-
Экстракт окопника устраняет воспаление, избавляет от боли
-

-
Эфирное масло гвоздики согревает кожу, расширяет поры, убирает воспаление
-

-
Эвкалиптовое масло успокаивает мышечную боль, восстанавливает подвижность суставов при артрозе
-

-
Бодяга хорошо восстанавливает поврежденные ткани, ликвидирует ссадины и рубцы
Лечебные свойства живокоста — видео
Показания к применению препарата
Бальзам незаменим при таких заболеваниях, как:
- артрит;
- артроз;
- полиартрит;
- подагра;
- остеохондроз;
- травмы суставов;
- переломы костей в стадии сращения;
- воспаления мышц (миозиты);
- остеохондроз;
- невралгия.
Бальзам Живокост для костей и суставов является чисто симптоматическим средством, которое устраняет неприятные проявления болезни, но не воздействует на причину её возникновения. Поэтому применять его необходимо в комплексе с противовоспалительными препаратами и физиотерапевтическими процедурами.
При ушибе локтевого сустава бальзам применяют для уменьшения кровоподтёка и снятия воспаления. Препарат ликвидирует тянущую боль, особенно в ночное время, восстанавливает функцию всего органа, сохраняет полный объём движений. Нередко лечебное средство используют для массажа при дискомфорте в области спины.
При артрозе коленного сустава бальзам Живокост для костей и суставов назначают курсами, что предотвращает дальнейшее разрушение хряща, снимает боль и отёк в окружающих тканях. Для лечения артроза голеностопного сустава таким средством нужно натирать больной участок несколько раз в день. Это устраняет воспалительный процесс, препятствует прогрессированию патологии.
Противопоказания и побочные эффекты
При лечении бальзамом необходимо учитывать некоторые противопоказания для его использования. Не назначают лекарство в следующих случаях:
- при наличии индивидуальной реакции на использование бальзама;
- детям до 12 лет;
- онкологическим больным.
Местное применение бальзама Живокост для костей и суставов может вызвать появление следующих симптомов:
- покраснение кожи в месте нанесения препарата;
- зуд;
- сыпь.
В некоторых случаях больные отмечали полное отсутствие эффекта от применения лекарства.
Следует помнить о том, что окопник содержит ядовитые вещества: циноглоссин, консолидин. Их действие на организм пациента проявляется в виде паралича центральной нервной системы. Поэтому применять растение самостоятельно следует очень осторожно.
Врачи отмечают, что у некоторых людей использование Живокоста приводит к снижению артериального давления. Очень часто лекарственная аллергия появляется после передозировки препарата, а также у хронических больных или при индивидуальной непереносимости эфирных масел.
 Один из признаков аллергии при использовании бальзама Живокост — зуд кожи
Если у пациента возникла повышенная чувствительность к вспомогательным веществам, следует немедленно обратиться к врачу. У людей, страдающих аллергией, нередко появляются следующие симптомы:
- спазм мелких бронхов;
- отёк лица;
- частое, прерывистое дыхание.
Бальзам Живокост для костей и суставов: особенности применения
Больные, страдающие поражением опорно-двигательной системы, должны посетить врача перед началом использования бальзама. Важное условие — соблюдение инструкции по применению препарата. Лечебный состав наносят на больное место несколько раз в сутки лёгкими массажными движениями. Затем на поражённую область накладывается чистая салфетка и фиксируется бинтом. Это позволит сохранить тепло и усилить целебный эффект от применения лекарственного средства. Бальзам проникает довольно глубоко в ткани, но чтобы был результат, необходимо использовать препарат регулярно.
Лечение проводят курсами, длительность которых до 1.5 месяца. Затем делают перерыв на несколько месяцев. При необходимости терапию повторяют.
Во время лечения нужно предоставить суставам полный покой. Важно избегать переохлаждения, пить достаточное количество жидкости. Следует одновременно укреплять иммунитет, вести здоровый образ жизни, отказаться от алкоголя и курения.
Отзывы об использовании препарата
Покупаю «Живокост» уже 5-ый раз.Когда я занималась профессионально танцами «Живокост» был просто спасением для меня! Он отлично помогал при боли мышц и ног! Если вы занимаетесь спортом, то «Живокост» обязательно должен быть в вашей аптечке! Также это средство можно подарить вашим бабушкам, дедушкам или родственникам!
Как и многие люди в наше время я столкнулась с болями в спине и пояснице, а также был случай, я просквозила ногу и не могла на неё встать (и такое бывает в жизни). Обратилась к врачу и он мне приписал эту мазь. И что Вы думали мои боли уходили очень быстро. Мне очень понравился состав этого крема, потому что он натуральный, единственный минус — это консервант, натрия гидроокись и парфюмерная композиция. А так там по составу множество разных масел и витамин А. И также содержит 5% экстракта окопника.
Я считаю, что эта мазь должна быть у каждого в доме в аптечки, ведь случаи бывают разные и мы не знаем, что с нами станет завтра.
Живокост меня спас от растяжения сухожилия на ноге. Наносила в течение недели, пахнет просто потрясающе! Купила двадцать тюбиков, раздарила на праздники знакомым, все в восторге. Стоит немного дороже, на мой взгляд, чем должно быть, но помогает очень хорошо! Понравилась упаковка, тюбик стоит на крышке — остатки стекают «к выходу»)))!
Пользоваться этим кремом начала моя мама, которая после активного отдыха на даче страдала от болей в пояснице и суставах. Ей очень хорошо помогало. Мой муж, который вообще старается не употреблять никаких лекарств, а тем более тех, что советует тёща, однажды всё-таки намазал поясницу, т. к. терпеть не было сил, а всем известные из рекламы средства не помогали. Теперь этот крем лежит у нас в спальне, муж купил его всем своим друзьям. Для меня это показатель того, что крем действительно помогает.
Препарат на основе живокоста дарит человеку радость свободного движения, устраняет боль и воспаление даже при самых серьёзных заболеваниях.
Read Full Article |
|
Одонтогенный гайморит — причины возникновения, симптомы и тактика лечения болезни |
В некоторых случаях пациенты, проходившие лечение у стоматолога, по истечении короткого промежутка времени оказываются на приёме у врача-отоларинголога. Причиной обращения становится одонтогенный гайморит, вызванный патологическими процессами в ротовой полости. Не стоит пускать всё на самотёк, так как последствия могут быть серьёзными.
Что такое одонтогенный гайморит?
Одонтогенный гайморит (синусит) — воспалительный процесс в придаточной пазухе верхней челюсти, вызванный проникновением инфекции из верхних моляров и премоляров. Это обусловлено анатомическими особенностями: корни этих зубов расположены вблизи дна гайморовых пазух.
В отличие от остальных видов верхнечелюстного синусита, заболевание практически всегда поражает только одну гайморову пазуху.
 Одонтогенный гайморит возникает под воздействием патологических процессов в ротовой полости Основные возбудители патологии:
- диплококки;
- стафилококки;
- стрептококки;
- энтерококки.
Классификация
В настоящее время существует несколько классификаций одонтогенного гайморита.
По продолжительности заболевания:
- острый — длительность воспалительного процесса не превышает трёх недель;
- подострый — воспаление в гайморовой пазухе наблюдается от четырёх до шести недель;
- хронический — болезнь протекает на протяжении более семи недель.
По наличию сообщения между верхнечелюстной пазухой и полостью рта:
- закрытый — нет открытого соустья, соединяющего ротовую полость и придаточную пазуху носа на стороне поражения;
- открытый — существует прямое сообщение между полостями, что способствует постоянному проникновению инфекции и ухудшает прогноз заболевания.
По стороне поражения придаточной пазухи:
- левосторонний;
- правосторонний.
По характеру воспалительного процесса:
- катаральный:
- процесс ограничен слизистой оболочкой гайморовой пазухи;
- в воспалительном экссудате нет гноеродных микроорганизмов;
- выделения из носа имеют слизистый характер;
- нет симптомов интоксикации организма;
- гнойный:
- в воспалительный экссудат проникают патогенные микроорганизмы;
- в выделениях появляется примесь гноя;
- возможно повышение температуры и развитие других признаков интоксикации;
- полипозный — характеризуется образованием локальных разрастаний слизистой оболочки (как реакция на воспаление);
- гнойно-полипозный — сочетаются признаки гнойной и полипозной форм заболевания.
В зависимости от причины, вызвавшей развитие болезни:
- одонтогенные перфорации — воспаление развивается после стоматологического лечения (удаление зубов, кистозных зон, резекции верхушек корней);
- перфорации, возникшие в результате травм;
- повреждение стенки, разграничивающей гайморову пазуху и полость рта, в результате опухолей;
- разрушение пазухи при развитии специфического воспалительного процесса (туберкулёз, сифилис).
Почему возникает заболевание
Как говорилось выше, непосредственной причиной возникновения одонтогенного гайморита становится проникновение в полость верхнечелюстного синуса микроорганизмов, которые вызывают воспаление в полости рта. В этом случае первичный очаг инфекции локализуется в области зубов, расположенных в верхней челюсти (большие и малые коренные). Корни премоляров и моляров достаточно длинные, в некоторых случаях они могут достигать костной перегородки, ограничивающей гайморову полость снизу или проникать через неё.
Спровоцировать развитие синусита могут такие стоматологические проблемы:
- острый и хронический пульпит — воспаление тканей зубного сосочка;
- острый и хронический периодонтит — воспаление пульпы и тканей, окружающих поражённый зуб;
- нагноение кисты, развившейся в результате острых и хронических воспалительных процессов;
- воспаление, возникающее в области зачаточных (непрорезавшихся) зубов;
- острый и хронический пародонтит — воспаление слизистой оболочки полости рта;
- неправильное выполнение манипуляций в процессе лечения зубов (проталкивание материала пломб, травма тканей при удалении зуба).
Стоматологи и отоларингологи сходятся во мнении — чаще одонтогенный гайморит возникает у пациентов, которые не уделяют достаточного внимания гигиене полости и рта и пренебрегают рекомендациями посещать дантиста каждые 6 месяцев. Лечение кариеса (неосложнённой формы болезни) в несколько раз уменьшает вероятность развития верхнечелюстного синусита, связанного с патологией зубов.
 Гайморова пазуха в норме и при одонтогенном гайморите Стоит отметить, что заболевание в подавляющем большинстве случаев развивается у взрослых пациентов — у детей альвеоляоный отросток верхней челюсти и корни премоляров и моляров ещё недостаточно развиты, поэтому вероятность распространения инфекции минимальна.
Симптомы одонтогенного синусита: боль, выделения, заложенность носа и другие
Симптомы заболевания во многом зависят от стадии воспалительного процесса и продолжительности болезни.
Острый верхнечелюстной синусит
Симптомами острого одонтогенного гайморита могут быть:
- умеренно выраженная или сильная боль, локализованная в одной половине лица, подглазничной области, щеке;
- ощущение заложенности носа только с одной стороны;
- выделение гнойного содержимого из носа на стороне воспаления;
- резкая болезненность при накусывании на «проблемный» зуб (источник инфекции);
- одностороннее нарушение обоняния;
- появление гнилостного запаха изо рта;
- ухудшение общего самочувствия — появляется головная боль, возможно повышение температуры тела с ознобом, отсутствие аппетита.
Во время общего осмотра пациента доктор может обнаружить отёчность тканей лица на стороне воспалённой гайморовой пазухи, острую болезненность в этой области. Постукивание по поражённому зубу также вызывает резкие неприятные ощущения.
 При одонтогенном гайморите пациент ощущает боль в одной половине лица При осмотре полости носа наблюдается покраснение и отёк слизистой оболочки, а также гнойное отделяемое в нижнем носовом ходу. Одновременно доктор может обнаружить признаки воспаления регионарных лимфатических узлов — увеличение их размеров, болезненность при надавливании, отёк мягких тканей шеи на стороне поражения.
Хронический верхнечелюстной синусит
Симптомами хронического одонтогенного гайморита могут быть:
- незначительная боль в области проекции верхнечелюстного синуса;
- чувство распирания в области щеки или под глазницей;
- незначительные гнойные выделения из наружного носового хода на стороне поражения;
- обильное образование гнойных корок в носовых ходах.
Общее самочувствие при хроническом течении заболевания практически не меняется.
Во время общего осмотра доктор может обнаружить болезненность при надавливании на стенку гайморовой пазухи, при осмотре полости носа на стороне поражения выявляют корки и локальные утолщения слизистой оболочки (полипы).
Диагностика заболевания
Подтвердить диагноз поможет проведение рентгенологического исследования придаточных пазух, эндоскопии полости носа, лабораторных обследований, компьютерной томографии.
Рентген
При остром одонтогенном гайморите на снимке выявляют утолщение слизистой оболочки пазухи, уменьшение пневматизации и чёткий уровень жидкости — эти признаки свидетельствуют о выраженном воспалительном процессе. Одновременно на обзорном снимке полости рта или прицельной рентгенографии заинтересованного зуба обнаруживают признаки пульпита, периодонтита, нагноения кисты.
 Панорамный снимок верхней челюсти Проявлением хронического одонтогенного гайморита может быть незначительное снижение уровня пневматизации пазухи, при этом выявляются минимальные воспалительные изменения в зубах и тканях, их окружающих.
Анализы
При остром синусите в клиническом анализе крови выявляют ускорение СОЭ, изменения в лейкоцитарной формуле, характерные для острого воспаления, в биохимии обнаруживают увеличение концентрации С-реактивного белка.
Для хронического варианта заболевания характерны минимальные изменения в данных лабораторных исследований.
Эндоскопия
Осмотр полости носа и придаточных пазух проводят при помощи миниатюрного назального видиоэндоскопа.
При остром гайморите в полости придаточной пазухи носа обнаруживают гнойное содержимое, диффузное утолщение слизистой оболочки, уменьшение размера соустья, соединяющего нижний носовой ход и синус верхней челюсти.
 Видеоэндоскоп для осмотра полости и придаточных пазух носа При хроническом синусите в полости гайморовой пазухи обнаруживают локальные утолщения (полипы), цианотичность слизистой.
Компьютерная томография
Проведение компьютерной томографии требуется при подозрении на новообразование, разрушающее стенку между полостью рта и верхнечелюстным синусом, наличие инородного тела в придаточной пазухе, кистозных изменений, а также при частых рецидивах заболевания.
Дифференциальная диагностика
В некоторых случаях может возникнуть необходимость разграничивать симптомы, свойственные одонтогенному гаймориту, от проявлений невралгии ветвей тройничного нерва, изолированного пульпита и периостита, злокачественных новообразований верхней челюсти. Для исключения этих диагнозов отоларинголог может рекомендовать консультации челюстно-лицевого хирурга, стоматолога-хирурга, невропатолога.
Как отличить различные виды верхнечелюстного синусита — таблица
Как лечить патологию?
Терапия одонтогенного гайморита требует одновременных усилий отоларинголога, стоматолога. В некоторых случаях необходима госпитализация в отделение челюстно-лицевой хирургии.
Стоматологическое лечение больных зубов: удаление очага инфекции
Задача стоматолога — убрать первичный очаг инфекции. Без выполнения этого условия вероятность развития рецидивирующего одонтогенного синусита или хронической формы заболевания многократно увеличивается. Выбор метода санации ротовой полости напрямую зависит от того, какое заболевание зубов или тканей полости рта спровоцировало развитие гайморита.
В качестве стоматологического лечения проводится:
- удаление поражённого постоянного зуба;
- вскрытие периостальных абсцессов и флегмон;
- удаление тканей пародонта.
Операция: прокол, гайморотомия
В некоторых случаях требуется создание канала оттока содержимого из воспалённой гайморовой пазухи — через дренажное отверстие проводят промывание, а после разрешения заболевания выполняется пластика дефекта стенки синуса верхней челюсти.
Операция может понадобиться и в случае обнаружения инородного тела в гайморовой пазухе — пломбировочный материал, обломки стоматологических инструментов, костные фрагменты провоцируют постоянные рецидивы гайморита.
При необходимости отоларинголог может рекомендовать проведение классической пункции верхнечелюстного синуса через стенку, разграничивающую полость носа и его придаточной пазухи. Показанием к этой процедуре может быть недостаточное дренирование очага инфекции при чрезмерном развитии грануляций на месте удалённого зуба, необходимость местного введения антисептиков и антибиотиков.
После стихания активного воспалительного процесса может потребоваться проведение гайморотомии — вскрытия верхнечелюстного синуса для удаления кист, полипов, инородного тела. Показанием к операции становятся рецидивы одонтогенного гайморита.
Прокол при гайморите — видео
Медикаментозное лечение: антибиотики, антисептики и другие препараты
Перечень препаратов, назначаемых для лечения одонтогенного гайморита, практически не отличается от рекомендаций по терапии других форм воспаления пазухи. Обязательно используются:
- антибактериальные препараты. Рекомендуют приём антибиотиков широкого спектра действия — Амоксициллин, Тетрациклин, Моксифлоксацин. При хроническом одонтогенном гайморите подбор препаратов проводят с учётом чувствительности бактериальной флоры, полученной при посеве отделяемого из очага воспаления;
- антисептики. Лекарства, оказывающие местное обеззараживающее действие, подавляют развитие патогенных микроорганизмов в очаге воспаления — Хлоргексидин, Мирамистин;
- сосудосуживающие препараты. Помогают нормализовать естественный отток содержимого гайморовой пазухи через полость носа — Називин, Отривин;
- лекарственные средства, разжижающие консистенцию отделяемого гайморовой пазухи — Синуфорте, Ринофлуимуцил. Это существенно облегчает его выведение из очага воспаления;
- противоаллергические медикаменты. Уменьшают отёчность слизистой оболочки полости носа и гайморовой пазухи — Эдем, Эриус;
- при необходимости назначают симптоматическое лечение — жаропонижающие средства при высокой температуре (Парацетамол), анальгетики при сильной боли в зоне воспаления (Ибупрофен), дезинтоксикационную терапию при тяжёлом общем состоянии больного.
Препараты для лечения гайморита — фотогалерея
-

-
Амоксициллин оказывает действие на бактерии, вызывающие данное заболевание
-

-
Мирамистин оказывающие местное обеззараживающее действие
-

-
Називин помогает нормализовать естественный отток содержимого гайморовой пазухи через полость носа
-

-
Синуфорте разжижает консистенцию отделяемого гайморовой пазухи
-

-
Ибупрофен устраняет боль
Физиотерапевтическое лечение
При одонтогенном гайморите могут назначаться магнитолазерная терапия на очаг воспаления, УФО слизистой носа.
Физиотерапия используется в период разрешения заболевания для ускорения выздоровления.
Для улучшения оттока содержимого гайморовой пазухи (при выраженном синусите) отоларинголог может рекомендовать проведение промывания придаточных пазух по Проетцу («кукушка»).
 Промывание придаточных пазух по Проетцу необходимо для улучшения оттока их содержимого Эта лечебная процедура улучшает дренаж очага воспаления, для усиления эффекта промывание проводят с растворами антисептиков и антибиотиков.
Можно ли применять средства народной медицины?
Возможности использования средств нетрадиционной медицины при одонтогенном гайморите ограничены — категорически запрещено применение прогреваний в стадии выраженного воспаления. Тем не менее доктор может рекомендовать полоскания полости рта с отварами или настоями лекарственных трав, обладающих противовоспалительным и обеззараживающим действием (ромашка, календула).
Прогноз лечения и возможные осложнения
При своевременном выявлении причины развития одонтогенного гайморита, удалении очага инфекции и активном лечении прогноз заболевания благоприятный.
Осложнения развиваются при неадекватной санации очага в ротовой полости — возникают рецидивы синусита, что приводит к развитию деструктивных разрушений костных стенок гайморовой пазухи и распространению инфекции.
Осложнения одонтогенного гайморита можно разделить на:
- местные — при проникновении инфекции в другие придаточные пазухи развиваются сфеноидит, этмоидит, фронтит. При распространении инфекции на окружающие ткани может возникнуть остеомиелит челюсти;
- общие — при распространении инфекции на сосуды мозговых оболочек развиваются тромбоз мозгового синуса и септические осложнения. Эти состояния непосредственно угрожают жизни пациента и требуют безотлагательного и дорогостоящего лечения.
Профилактика
Простые профилактические мероприятия не требуют много времени и значительных материальных затрат, их выполнение значительно уменьшает риск развития заболевания. К ним относят:
- своевременное посещение стоматолога и лечение кариеса на ранних стадиях развития инфекции в зубе;
- правильный гигиенический уход за слизистой полости рта — это уменьшает риск возникновения воспалительного заболевания тканей, окружающих зуб (пародонтита), который также может быть источником одонтогенной инфекции;
- проведение мероприятий, укрепляющих иммунную систему организма.
Одонтогенный гайморит, возникающий на фоне стоматологических проблем, требует комплексной терапии, которая должна направляться на устранение первичного очага инфекции и лечение воспаления гайморовой пазухи. При появлении первых симптомов заболевания обязательно обращение за квалифицированной медицинской помощью — осложнения патологии представляют потенциальную опасность для жизни человека.
Read Full Article |
|
|


 Журнал "Здоровье" №11 2016
Журнал "Здоровье" №11 2016

































































































